A conjuntivite é a inflamação da conjuntiva (o branco dos olhos). Os primeiros sinais e sintomas são a vermelhidão na parte branca dos olhos, o prurido ou "comichão", o lacrimejo, a sensibilidade à luz, entre outros que podem variar de acordo com a conjuntivite presente. Os diferentes tipos de conjuntivite variam de acordo com o agente patogénico envolvido, como veremos adiante com detalhe.
A conjuntiva é a membrana transparente e fina que reveste a parte da frente do globo ocular (o branco dos olhos) e o interior das pálpebras. A conjuntiva tem como principal função proteger o olho das agressões externas do meio ambiente, provocando para o efeito uma reação defensiva inflamatória.
Habitualmente, a conjuntivite dura de uma semana a 15 dias, podendo o tempo de duração variar de acordo com o tipo de conjuntivite presente e não costuma deixar sequelas. Pode ser aguda ou crónica e afetar apenas um olho (esquerdo ou direito) ou os dois, geralmente, afeta os dois (bilateral).
Sob o ponto de vista clínico, a conjuntivite pode ser classificada segundo diferentes critérios: conjuntivite aguda, sub-aguda e crónica (conforme a sua forma inicial e a sua evolução ao longo do tempo). Conjuntivite serosa, mucosa, purulenta e pseudomembranosas (de acordo com a secreção que é produzida). Conjuntivite folicular, papilar, flictenular e papilar gigante (segundo as alterações estruturais da própria mucosa, isto é, pela reação tecidular). Blefaroconjuntivite, ceratoconjuntivite (dependendo da forma como afetam, ao mesmo tempo, as estruturas oculares da vizinhança).
A conjuntivite pode também ser classificada segundo o agente microbiano causal infecioso (bactérias, vírus, fungos, ou protozoários) e não infecioso (alergias, mecânica, química ou por radiação).
Causas da conjuntivite
As causas da conjuntivite podem ser de diversa ordem, sendo a mais comum a infeção provocada por diversos tipos de agentes patogénicos. Estes agentes são sobretudo bactérias, mas também podem ser vírus e fungos, sendo os dois primeiros os agentes mais frequentes na causa da conjuntivite.
A conjuntivite também pode ser causada por agentes químicos e físicos de ordem diversa, como por exemplo, corpos estranhos, calor intenso, gases irritantes, raios ultravioleta, produtos cáusticos, fumos, entre outros.
Alguns problemas de visão, como erros refrativos (miopia, astigmatismo, hipermetropia) caso não possuam uma correção adequada, também podem causar conjuntivite, uma vez que, podem desencadear um esforço excessivo do aparelho ocular e consequentemente provocar inflamação da conjuntiva.
Saiba, aqui, tudo sobre as doenças dos olhos.
Sintomas da conjuntivite
Os sintomas de conjuntivite variam de acordo com o tipo de conjuntivite. Contudo, indiferentemente do tipo de agente causador os doentes apresentam, habitualmente, o mesmo tipo de sinais e sintomas.
Na conjuntivite, os sintomas iniciais mais frequentes são o prurido, lacrimejo ou olhos lacrimejantes (lágrimas abundantes) e a fotofobia (sensibilidade à luz).
O sinal mais evidente é a vermelhidão na parte branca do olho (olhos vermelhos). Esta vermelhidão é causada pela dilatação dos vasos sanguíneos da conjuntiva e, por vezes, acompanhada por edema a rodear a córnea (quemose).
Usualmente, as pálpebras também ficam vermelhas e tumefactas (pálpebras inchadas), tanto na sua face interna como nas extremidades. Outro dos sintomas da conjuntivite frequente é a fotofobia (sensibilidade à luz) nos casos em que a inflamação é mais intensa, olhos irritados, prurido e por vezes dor ocular. A conjuntivite não está associada a febre.
Também é muito comum a produção de secreções, cujas características variam consoante a causa da conjuntivite. Veja mais informação em cada um dos tipos de conjuntivite.
Veja, de seguida, como tratar a conjuntivite.
Tratamento da conjuntivite
O tratamento da conjuntivite é determinado pelo agente causador da doença. A medicação ou remédio a utilizar para curar a conjuntivite variam de acordo com o agente responsável pela inflamação (vírus, bactérias, fungos, etc).
Se a conjuntivite é causada por vírus, o tratamento é efetuado aplicando colírios de corticóides e lágrimas artificiais. No caso da conjuntivite causada por bactérias são utilizados colírios antibióticos que devem ser prescritos pelo oftalmologista, uma vez que alguns colírios são contra-indicados e podem provocar sérias complicações e agravar a doença.
A conjuntivite provocada por agentes químicos ou físicos, costuma evoluir favoravelmente e costuma desaparecer ao fim de alguns dias sem tratamento, a menos que surjam complicações.
Normalmente, o tratamento para conjuntivite é eficaz em todos os casos, não existindo muitas complicações, contudo, elas são possíveis em determinadas situações. Uma das complicações da conjuntivite acontece quando ocorre infeção da córnea (ceratite). O tratamento da ceratite também é efetuado com colírios antibióticos.
Veja mais informação em como tratar a conjuntivite, em cada um dos tipos de conjuntivite, conforme o agente causador.
Conjuntivite é contagiosa?
Sim, a conjuntivite é contagiosa. Entende-se por contágio ou transmissão da conjuntivite a forma como a doença passa de um olho para o outro, de pessoa para pessoa ou através de objetos contaminados. Ou seja, o contágio da conjuntivite pode ser provocado por contacto direto ou através de outro tipo de objeto contaminado, como toalhas ou lenços, por exemplo.
Em muitos casos, é o próprio doente que contagia o outro olho, transportando a infeção de um olho para o outro. Por isso, é bastante comum vermos afetados ambos os olhos com conjuntivite (dois olhos afetados).
Veja mais informação em como o contágio é efetuado em cada um dos tipos de conjuntivite.
Tipos de conjuntivite
Os diferentes tipos de conjuntivite variam de acordo com o agente patogénico que provoca a doença.
Designa-se de conjuntivite aguda, as conjuntivites com início súbito, são frequentes, benignas, auto-limitadas e ocasionalmente podem ser graves.
Designa-se de conjuntivite crónica, a conjuntivite com duração superior a 3 semanas.
Conjuntivite viral ou vírica
A conjuntivite viral ou vírica é um tipo de conjuntivite originada por um vírus. A evolução da conjuntivite viral é específica de acordo com o microrganismo causador. Muitas vezes, a inflamação da conjuntiva apenas constitui uma manifestação de uma infeção como a gripe, a rubéola ou o sarampo, neste caso a evolução da conjuntivite acompanha o desenvolvimento da infeção que lhe deu origem. O diagnóstico é habitualmente clínico.
Os adenovírus provocam, geralmente, infeção das vias respiratórias e são um dos agentes mais frequentes causadores de conjuntivite viral ou vírica (conjuntivite adenoviral).
Os sintomas da conjuntivite viral são vários, entre eles o lacrimejo, olho vermelho, sensação de corpo estranho, fotofobia e edema palpebral. Veja mais informação em sintomas da conjuntivite.
Na conjuntivite viral, a transmissão pode ser feita por contacto direto ou através de outro tipo de objeto contaminado, como toalhas ou lenços, por exemplo. Em muitos casos, é o próprio doente que contagia o outro olho, transportando a infeção de um olho para o outro.
O tratamento é realizado com colírios de anti-inflamatórios não esteróides e nas formas mais intensas ou graves o tratamento deve ser realizado com corticóides. Normalmente são associadas lágrimas artificiais, no sentido de aumentar o conforto ocular. O tratamento deve ser realizado enquanto a sintomatologia perdurar, normalmente, entre 8 e 15 dias.
A conjuntivite viral dura em média entre 8 a 15 dias, podendo em alguns casos ter uma duração superior, ou seja, não é possível nunca prever com exatidão quantos dias durará a conjuntivite.
Conjuntivite bacteriana
A conjuntivite bacteriana é um tipo de conjuntivite causada por bactérias. É um processo inflamatório da conjuntiva bulbar ou tarsal, causada por um agente bacteriano, podendo ser uni ou bilateral. É uma entidade frequente, autolimitada, benigna e ocasionalmente pode ser grave. Tem como causas o estafilococus áureos, o estreptococus pneumoniae, o hemofilus influenza e a clamídia.
A conjuntivite bacteriana, habitualmente, apresenta os primeiros sintomas algumas horas após o contágio. Muitas vezes, a infeção afeta apenas um dos olhos mas, regra geral, afeta simultaneamente os dois olhos (conjuntivite bacteriana bilateral). Os sintomas da conjuntivite bacteriana são, vulgarmente, os seguintes: ardor ou "sensação de areia nos olhos", fotofobia (sensibilidade à luz), hipovisão (diminuição da visão) e secreções purulentas (pús).
Na conjuntivite bacteriana a secreção é mucopurulenta (conjuntivite mucopurulenta), amarelada e muito espessa, aderindo-se de tal forma às pálpebras que, por vezes, é difícil a sua extração.
A transmissão ou contágio da conjuntivite bacteriana pode ser efetuada através do contacto com as secreções do doente contaminado. Enquanto a pessoa contaminada tiver sintomas pode ocorrer transmissão da doença.
Na conjuntivite bacteriana, o tratamento passa pela utilização de colírios antibióticos, anti-inflamatórios e para dar mais conforto podem ser associadas lágrimas artificiais.
O tratamento da conjuntivite bacteriana deve ser realizado enquanto houver sintomatologia, durante uma a duas semanas. A conjuntivite bacteriana, caso não seja tratada, pode permanecer durante 10 a 14 dias, podendo esta duração ser substancialmente reduzida, com tratamento adequado.
Tracoma
O tracoma é uma conjuntivite crónica, bilateral, de natureza infeciosa causada pela bactéria Clamídea Trachomatis. Esta doença é bastante frequente na Europa Oriental, África, China e Índia tendo, geralmente, consequências bastante graves (cegueira), uma vez que a sua evolução é muito prolongada e pode originar complicações na visão, pois a infeção pode propagar-se às pálpebras e à córnea originando uma reação que pode provocar deformações nas pálpebras e opacificação da córnea. Tem evolução lenta e a transmissão está relacionada com a má higiene (mãos, água e moscas).
O diagnóstico de tracoma é essencialmente clínico: folículos, hiperplasia papilar, cicatriz conjuntival, triquíase e opacidades corneanas.
O tratamento precoce deste tipo de conjuntivite, através da utilização de antibióticos é habitualmente eficaz, evitando sequelas graves. Na ausência de tratamento atempado e eficaz, o tracoma constitui uma importante causa de cegueira no mundo.
Conjuntivite alérgica
A conjuntivite alérgica ocorre quando determinadas alergias desencadeam a inflamação da conjuntiva, como a que acontece com algumas substâncias que normalmente são inofensivas, como os pólens, caspa, determinados cosméticos, entre outros, podem originar, em pessoas sensíveis, resposta anómala do sistema imunitário.
A alergia ao pólen provoca com alguma frequência, inflamação simultânea da conjuntiva e do nariz, denominada por rinoconjuntivite ou febre dos fenos.
A conjuntivite alérgica manifesta-se, habitualmente, durante a época de polinização da planta responsável e são importantes pela sua frequência, cronicidade e clínica. São provocadas por um mecanismo de hipersensibilidade mediado pelo Ig E.
A conjuntivite primaveril também conhecida por conjuntivite sazonal está associada a queixas nasais e faríngeas sendo o alergéneo desencadeador habitual o pólen. Verifica-se quemose ligeira a moderada, hiperemia rosada da conjuntiva, hipertrofia papilar ligeira e edema palpebral. Os doentes, geralmente, queixam-se de prurido ocular e peri-ocular ligeiro, sensação de queimadura e secreção conjuntival aquosa.
Os sintomas de conjuntivite alérgica podem ser sazonais e podem incluir lacrimejo, prurido, fotofobia (sensibilidade à luz), ardor ou "sensação de areia nos olhos" e secreções aquosas.
Na conjuntivite alérgica, o tratamento passa por evitar o que causa a alergia. Pode ser impossível evitar todos os seus desencadeadores, no entanto, por vezes podem ser tomadas medidas para reduzir a sua exposição às poeiras, pólenes, ácaros, etc.
Alguns colírios para conjuntivite alérgica como lubrificantes, podem ajudar a diminuir os sintomas. Aplicar compressas húmidas frias nos olhos é uma importante forma de “tratamento caseiro ou natural”, o que é bom para aliviar o desconforto causado pela inflamação. Os anti-histamínicos orais, podem oferecer um maior alívio, embora, possam provocar olho seco.
O tratamento deve ser sempre monitorizado por um oftalmologista, podendo incluir: anti-histamínicos e anti-inflamatórios. Os colírios esteróides podem ser usados nas formas mais graves.
Conjuntivite na gravidez
A conjuntivite na gravidez, mesmo ainda no primeiro trimestre de gravidez, deve ser tratada da mesma forma como outro doente qualquer, uma vez que a absorção pela córnea de todos os colírios, habitualmente usados, tem pouco significado ao nível sistémico.
Conjuntivite - bebé, criança
Designamos por conjuntivite infantil quando a doença afeta as crianças. Os sintomas e tratamento da conjuntivite em crianças, desde os primeiros meses de vida até à adolescência, são em tudo semelhantes ao adulto. Veja mais informação em tratamento da conjuntivite.
Na conjuntivite em bebé, conjuntivite em recém nascidos ou conjuntivite neonatal a infeção ocorre no momento da passagem do bebé pelo canal vaginal infetado por micro-organismos, como os gonococos ou as clamídias. Neste caso, a conjuntivite apresenta uma evolução muito agressiva, podendo originar a destruição das estruturas oculares e provocar cegueira irreversível.
Esta situação reveste-se de tanto perigo que, em vários países, como forma de prevenção, é habitual proceder-se à utilização sistemática de gotas de nitrato de prata ou de um colírio antibiótico nos olhos dos recém-nascidos. Na verdade, o recurso a este procedimento preventivo minimizou consideravelmente a incidência do problema nos países onde é efetuado.
A conjuntivite gonocócica ou conjuntivite do recém-nascido é uma conjuntivite bilateral purulenta que ocorre dentro das duas primeiras semanas no bebé (primeiro mês de vida), causada pela N. Gonorreia, C. Trachomatis, E. Aureus, E. Pneumoniae, H. Influenza e tóxicos como o nitrato de prata.
A conjuntivite gonocócica é grave, devido à ausência de imunidade do bebé recém-nascido e pela imaturidade da superfície ocular (ausência de tecido linfóide e película lacrimal escassa).
Clinicamente é muito frequente o edema palpebral bilateral (grave nas infeções gonocócicas). Inicialmente, as secreções são sero-sanguinolentas e, posteriormente, muco-purulentas. Verifica-se ainda reação conjuntival papilar e quemose, podendo estar associadas pseudo-membranas.
Nas conjuntivites gonocócicas pela N. Gonorreia podem ser verificadas as seguintes complicações: úlcera de córnea e perfurações corneanas.
Como evitar a conjuntivite?
Cuidados especiais com a higiene ajudam a controlar o contágio e a prevenir ou atenuar a evolução da conjuntivite, quando ela existe. Qualquer que seja o caso é fundamental lavar os olhos e colocar compressas com água fria filtrada e fervida ou com soro fisiológico.
Os olhos em contacto com a água das piscinas podem contrair uma conjuntivite, devido à presença de dois agentes: por um lado, pode ser fomentada por substâncias irritantes, como o cloro, por outro lado, o agente pode ser infecioso. No entanto, nem todas as pessoas reagem da mesma forma a estes agentes agressivos, ou seja, existem pessoas que fazem conjuntivites, praticamente cada vez que os seus olhos contactam com a água da piscina, sendo nestes casos recomendável a utilização de óculos protetores, outras porém, não apresentam qualquer problema, ainda que usem as piscinas com bastante regularidade.
Durante a conjuntivite bacteriana, as pessoas não devem usar as piscinas de modo a evitar a contaminação da água.
Como complemento ao tratamento das conjuntivites ou à sua prevenção, são inúmeras as recomendações que devem ser seguidas, designadamente:
- Manter os olhos secos e limpos;
- Evitar aglomerações ou frequentar piscinas públicas;
- Lavar com frequência o rosto e as mãos, uma vez que estes são veículos importantes para o contágio de micro-organismos patogénicos;
- Evitar abraços, beijos e cumprimentos com as mãos com pessoas infetadas;
- Não esfregar ou "coçar os olhos";
- Lavar diariamente toalhas, lençóis e fronhas, lavando-as separadamente;
- Trocar as fronhas dos travesseiros diariamente, enquanto persistir a crise;
- Não partilhar o uso de lápis, rímel, delineadores ou de qualquer outro produto de maquilhagem ou beleza;
- Não se auto-medique.
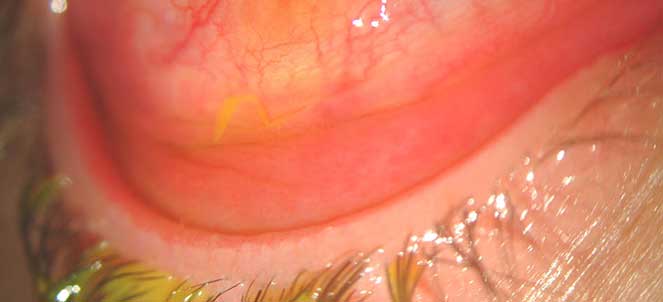


 Olhos vermelhos - causas de vermelhidão no olho
Olhos vermelhos - causas de vermelhidão no olho Blefarite - o que é, causas, sintomas, tratamento
Blefarite - o que é, causas, sintomas, tratamento Uveíte – o que é, causas, sintomas, tratamento
Uveíte – o que é, causas, sintomas, tratamento Miopia - o que é, causas, sintomas, tratamento
Miopia - o que é, causas, sintomas, tratamento Astigmatismo - o que é, causas, como corrigir
Astigmatismo - o que é, causas, como corrigir Hipermetropia - causas, sintomas, como tratar
Hipermetropia - causas, sintomas, como tratar Olho seco - o que é, causas, sintomas, como tratar
Olho seco - o que é, causas, sintomas, como tratar Glaucoma ocular - causas, sintomas, tratamento
Glaucoma ocular - causas, sintomas, tratamento Retinopatia diabética – o que é, sintomas, tratamento
Retinopatia diabética – o que é, sintomas, tratamento Estrabismo – o que é, causas, tipos, cirurgia, correção
Estrabismo – o que é, causas, tipos, cirurgia, correção