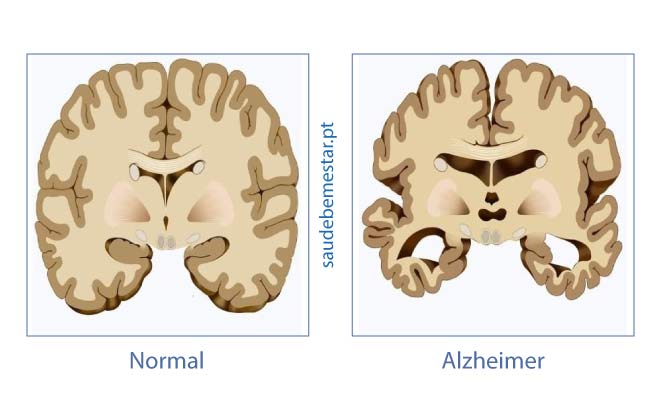
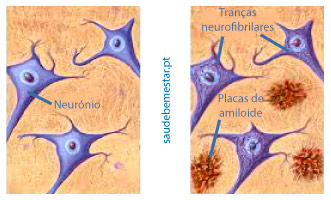
A doença de Alzheimer é uma doença neurodegenerativa que se caracteriza por perda progressiva de funções cognitivas, as quais se associam a alterações do comportamento e incapacidade funcional.
A doença de Alzheimer é o subtipo de demência mais frequente. Uma demência designa uma síndrome, ou seja, um conjunto de sinais e sintomas que traduz a perda de funções cognitivas. Várias doenças podem manifestar-se por uma síndrome demencial, sendo a mais frequente a doença de Alzheimer.
Os sintomas cognitivos mais frequentes da doença de Alzheimer incluem a perda de memória, dificuldade em planear ou resolver problemas, dificuldade em compreender imagens visuais e relações espaciais, e dificuldade em executar tarefas familiares. Veja mais informação em sinais e sintomas.
A história clínica, incluindo a avaliação cognitiva, continuam a ser decisivas para o diagnóstico e estadiamento da doença. Os avanços recentes em estudos de imagem que mapeiam o amiloide e a realização de testes genéticos são promissores no reconhecimento precoce da doença e no diagnóstico diferencial de outras doenças neurodegenerativas.
Epidemiologia e Doença de Alzheimer
A idade é o principal fator de risco para a doença de Alzheimer. Verifica-se que a incidência e a prevalência da doença de Alzheimer duplicam a cada 5 anos após os 70 anos, sendo que 80% dos doentes com doença de Alzheimer têm mais de 75 anos.
Cerca de dois terços (67%) dos doentes são do sexo feminino, para o que se creem contribuírem fatores biológicos e o aumento da sobrevida.
O risco global de ser diagnosticado com doença de Alzheimer aos 65 anos será de 21,1% para o sexo feminino (mulheres) e de 11,6% para o sexo masculino (homens).
Quando a doença de Alzheimer tem início antes dos 65 anos designa-se de doença de Alzheimer de início precoce e corresponde apenas a 5-6% de todos os casos de doença de Alzheimer.
Estima-se que o número de doentes com doença de Alzheimer poderá triplicar em 2050 devido ao aumento da sobrevida da população.
Causas da doença de Alzheimer
Outros fatores de risco que contribuem para o desenvolvimento da doença de Alzheimer são: fatores de risco vasculares, presença de um ou mais alelos E4 do gene da apolipoproteina (APOE4), baixa escolaridade, história familiar para doença de Alzheimer, traumatismos crânio-encefálicos moderados ou severos e distúrbios do sono (insónia e síndrome de apneia obstrutiva do sono).
Há evidência crescente da necessidade do tratamento agressivo e precoce dos fatores de risco vasculares por forma a reduzir a probabilidade de declínio cognitivo.
Em relação à genética o fator de risco mais poderoso é o genótipo APOE, mais especificamente o alelo E4. No entanto, a sua utilização não está recomendada na prática clínica diária, uma vez que representa um fator de risco e não possui valor determinístico.
Quando se avalia um doente com doença de Alzheimer, especialmente se têm início precoce, antes dos 65 anos, há sempre a preocupação de corresponder a uma forma familiar. No entanto, a grande maioria destes doentes terá uma forma esporádica da doença. Apesar de já terem sido identificadas mutações com hereditariedade autossómica dominante em 3 genes, estas representam apenas 0,6% do total dos doentes com doença de Alzheimer.
Sinais e sintomas na doença de Alzheimer
O reconhecimento dos sinais e sintomas de apresentação da doença de Alzheimer são fundamentais para o diagnóstico e tratamento dos doentes.
Os sinais e sintomas podem subdividir-se em sintomas cognitivos, sintomas neuropsiquiátricos e achados ao exame neurológico.
1. Sintomas cognitivos
A perda de memória é o sintoma cognitivo mais característico da doença de Alzheimer. No entanto, há outos sintomas cognitivos que também podem ser precoces e restritivos, como problemas de linguagem, apatia, alteração de personalidade ou dificuldade em planear e resolver problemas.
Nos estádios iniciais da doença a memória recente episódica é a mais comprometida, enquanto a memória do passado está relativamente preservada. À medida que a doença progride todos os aspetos da memória episódica são comprometidos. A memória de trabalho e a memória semântica são relativamente preservadas até estádios mais avançados da doença.
Os problemas de linguagem, em especial a dificuldade em encontrar palavras é um sintoma inicial frequente, mas habitualmente pouco expressivo.
A dificuldade em planear e resolver problemas é habitualmente um sintoma precoce ao invés da dificuldade em perceber imagens visuais e suas relações espaciais, que aparece posteriormente.
2. Sintomas neuropsiquiátricos
Os doentes com doença de Alzheimer apresentam uma grande variedade de sintomas neuropsiquiátricos. Quando aparecem tendem a agravar com a progressão da doença, no entanto são também flutuantes e podem não estar presentes sistematicamente. A identificação e tratamento destes sintomas é fundamental porque têm importantes implicações no burnout do cuidador e são motivo frequente de institucionalização.
As alterações de comportamento mais precoces incluem a apatia, depressão, ansiedade e irritabilidade. Outros sintomas neuropsiquiátricos que ocorrem mais tardiamente são as alterações do apetite, distúrbio do sono, desinibição, alucinações (alterações da perceção) ou delírio (crença errada). Um outro sintoma, que também pode ser precoce e que é de difícil controlo, é a anosognosia que corresponde à perda de consciência e negação sobre a própria doença e suas limitações.
3. Achados ao exame neurológico
O exame neurológico, à exceção da avaliação do estado mental, é habitualmente normal na doença de Alzheimer. Alguns doentes com a progressão da doença desenvolvem sinais de parkinsonismo. Mais tardiamente no curso da doença alguns reflexos, designados de reflexos primitivos e que traduzem lesão cerebral, podem surgir.
Saiba, aqui, o que é doença de Parkinson.
Diagnóstico na doença de Alzheimer
O diagnóstico da doença de Alzheimer à semelhança de outras demências neurodegenerativas pressupõe a utilização de critérios de diagnóstico e a realização de exames complementares (MCDT).
Especificamente o diagnóstico pressupõe as seguintes etapas:
1. Colheita da história clínica
A história clínica é fundamental para a orientação da estratégia de diagnóstico. Deve ser sempre complementada por um familiar ou cuidador.
2. Exame neurológico e exame físico geral
Na maior parte dos casos o exame físico é normal. No entanto, podem existir alterações que podem orientar para outros diagnósticos e podem evidenciar outras doenças concomitantes.
3. Avaliação cognitiva
Este item pressupõe a realização de testes específicos que permitam identificar a presença de compromisso em uma ou mais funções cerebrais. É especialmente importante nas fases inicias da doença e deverá ser sempre realizada por especialistas em neuropsicologia.
4. Avaliação do impacto nas atividades de vida diária
A incapacidade nas atividades de vida diária é um critério fundamental para o diagnóstico de demência e inclui uma das etapas fundamentais da entrevista com o doente e o cuidador.
5. Avaliação do impacto das alterações psicológicas e comportamentais
São vários os sintomas psicológicos e comportamentais que contribuem para a doença e sobrecarga do cuidador. A sua identificação é fundamental para o tratamento correto.
6. Exames analíticos
Os exames laboratoriais (análises) são fulcrais na avaliação inicial para excluir potenciais causas de declínio cognitivo, bem como doenças concomitantes.
7. Exames imagiológicos
Qualquer doente com suspeita de demência deve realizar um estudo de imagem. A Tomografia Computorizada (TC ou TAC) cerebral é o exame mais frequentemente utilizado e permite identificar a maioria das causas tratáveis. Em casos específicos poderão utilizar-se estudos adicionais, nomeadamente Ressonância Magnética (RM) cerebral, tomografia por emissão de positrões (PET) e tomografia por emissão de fotão único (SPECT).
Saiba, aqui, o que é TC cerebral.
Saiba, aqui, o que é RM cerebral.
8. Exames adicionais
Outros exames poderão utilizar-se em casos selecionados. Nesta secção incluem-se testes genéticos e estudos no líquido cefalorraquidiano. Os biomarcadores (?-amiloide e tau) no líquido cefalorraquidiano não estão atualmente recomendados para doentes com uma apresentação clínica e idade de início típicas.
Como evolui a doença de Alzheimer?
Nas fases moderadas a avançadas da doença os doentes vão ficando progressivamente dependentes com necessidade de apoio na satisfação das suas necessidades básicas, podem não reconhecer os familiares e apresentar comportamentos desajustados.
Na fase terminal o doente pode chegar a um estado vegetativo, sem verbalização, incontinente e acamado.
Complicações na doença de Alzheimer
As complicações mais temidas na doença de Alzheimer ocorrem na fase terminal da doença. Nesta fase há risco de múltiplas complicações que incluem o risco de aspiração com as dificuldades em deglutir, a desnutrição, imobilidade com úlceras de pressão, trombose venosa profunda e infeções.
Na maioria dos casos, são estas complicações a causa de morte nos doentes com doença de Alzheimer.
A doença de Alzheimer tem cura?
Não existe nenhum tratamento que seja capaz de reverter a doença de Alzheimer. Contudo, há várias estratégias farmacológicas e não farmacológicas, de segurança e de planeamento futuro, bem como a referenciação a estruturas comunitárias, que são importantes na promoção do bem-estar do doente.
Tratamento na doença de Alzheimer
O tratamento implica uma abordagem multidisciplinar (Neurologia, Psiquiatria, Fisiatria, Nutrição, Cuidados Primários, Cuidados Paliativos, Psicologia).
Entre as estratégicas terapêuticas incluem-se a terapia cognitiva, sendo esta eficaz se dirigida a funções previamente adquiridas, mas é ineficaz em domínios não adquiridos. Poderá ser benéfica nos primeiros anos, mas tende a tornar-se ineficaz com a evolução da doença.
A terapêutica farmacológica específica inclui os anti-demenciais, que correspondem aos inibidores da colinesterase. Estes medicamentos (ou remédios) aumentam a acetilcolina na fenda sináptica que é um neurotransmissor que está diminuído na doença de Alzheimer. Atualmente, estão disponíveis três medicamentos inibidores da colinestarase, são eles o donepezilo, rivastigmina e a galantamina. Estes fármacos não modificam a progressão da doença e o seu efeito é essencialmente sintomático, situação que deverá ser esclarecida aos doentes e cuidadores para lhes permitir ter uma expectativa real do seu benefício. Deverão ser monitorizados periodicamente a eficácia, bem com efeitos laterais (ou adversos) ao longo da evolução da doença.
Nos estádios moderados ou severos poderá ser equacionada a utilização de uma outra classe de medicamentos, a memantina isolada ou em associação com os inibidores da colinesterase.
O tratamento dos sintomas comportamentais e psicológicos da demência é fundamental e poderão ser equacionadas intervenções não farmacológicas ou farmacológicas, nomeadamente a utilização de medicamentos como antidepressivos, ansiolíticos ou antipsicóticos.
Há terapêuticas alternativas, entre as quais se incluem os suplementos vitamínicos, que até ao momento não têm comprovada evidência científica de benefício.
O doente deve ser acompanhado por um cuidador de forma a tomar a medicação proposta de acordo com as instruções do seu médico neurologista (especialista em neurologia), nunca se automedicando ou tentando qualquer tipo de tratamento caseiro ou natural ou terapias alternativas sob pena de poder agravar o seu quadro clínico.
Como cuidar de pessoas com Alzheimer?
O papel do cuidador é fundamental no apoio ao doente. À semelhança das outras demências, a doença de Alzheimer associa-se a uma significativa incapacidade física, social e psiquiátrica dos doentes e a um desgaste e sobrecarga dos cuidadores.
O cuidador, quando é familiar, experimenta vários sentimentos, entre os quais se incluem o sofrimento e a revolta decorrentes da doença, bem como a confrontação com a potencial inversão de papéis.
O cuidador deverá manter-se emocional e fisicamente saudável e cuidar de si próprio.
Poderá obter apoio junto da Associação Portuguesa dos Familiares e Amigos dos Doentes de Alzheimer.
Em caso de agravamento dos sintomas ou da ocorrência de nova sintomatologia o cuidador deve procurar o médico neurologista (especialista em neurologia) de modo a orientar o doente e, deste modo, evitar possíveis complicações.
Como prevenir a doença de Alzheimer?
Não há forma de prevenir a doença de Alzheimer. No entanto, existem fatores, nomeadamente a elevada escolaridade, atividade física regular e socialização, que são considerados fatores protetores.
Se suspeita de doença de Alzheimer deverá consultar um médico neurologista.

 Doença de Parkinson - causas, sintomas, tratamento
Doença de Parkinson - causas, sintomas, tratamento Tomografia computorizada (TC ou TAC) Cerebral
Tomografia computorizada (TC ou TAC) Cerebral Ressonância Magnética do Crânio (cabeça, cerebral)
Ressonância Magnética do Crânio (cabeça, cerebral) Intervenções Cognitivas nas Demências
Intervenções Cognitivas nas Demências Apneia do sono - o que é, sintomas, tratamento
Apneia do sono - o que é, sintomas, tratamento O que é Trombose Venosa Profunda (TVP)?
O que é Trombose Venosa Profunda (TVP)? Qualidade de vida - conceito, saúde, bem estar
Qualidade de vida - conceito, saúde, bem estar