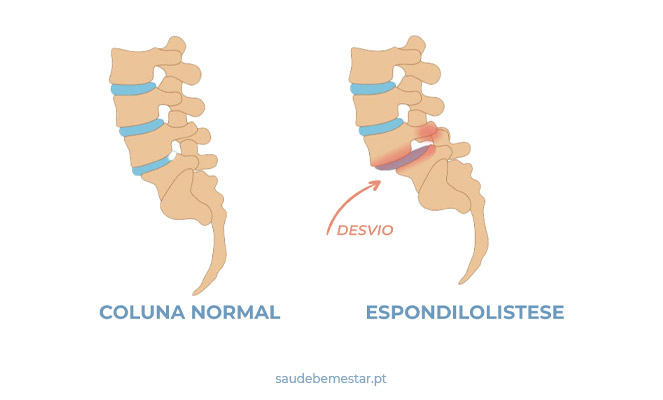
A espondilolistese é uma patologia da coluna que pode causar dor. O termo deriva do grego e significa desvio ou movimento (listhesis) da vértebra (spondylos). Trata-se, portanto, de um movimento anormal ou de um desvio da posição normal das vértebras.
A coluna é formada por vértebras, que se alinham de forma harmoniosa umas sobre as outras, produzindo as curvaturas normais da coluna. Na espondilolistese, esse alinhamento harmonioso é quebrado, resultando num desvio de uma vértebra relativamente à vértebra vizinha e alterando a curvatura da coluna. O desvio pode ser para a frente relativamente à vertebral inferior, denominando-se assim de anterolistese. Pode também ser para trás, denominando-se, por sua vez, de retrolistese ou pode ainda ser para um dos lados e denomina-se laterolistese. Por vezes, a espondilolistese surge no contexto de outras deformidades da coluna vertebral, nomeadamente a escoliose. A espondilolistese pode afetar mais do que um local na coluna, adjacente ou não aos restantes.
Esse movimento anormal pode ser causa de dor lombar. Por outro lado, havendo uma alteração na normal estrutura da coluna, com o desvio de uma vértebra relativamente à outra, o canal vertebral, que é um canal delimitado pelas vértebras, poderá ter o seu diâmetro diminuído. Assim, poderá existir compressão das estruturas nervosas que o canal vertebral protege, nomeadamente a espinal medula e as raízes nervosas responsáveis pela força e pela sensibilidade nos membros superiores e inferiores. Deste modo, a espondilolistese pode provocar não só dor de costas, pescoço, nos braços ou nas pernas, mas também ser responsável por fraqueza (perda de força) nos membros.
O diagnóstico e tratamento adequado da espondilolistese é fundamental para prevenir este tipo de sintomas.
Que segmentos da coluna podem ser afetados?
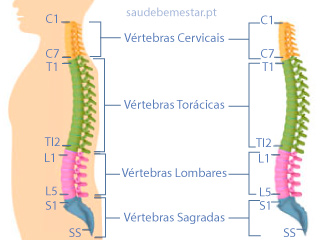
A coluna pode ser dividida em 4 segmentos: cervical (C1 a C7), torácica (T1 a T12), lombar (L1 a L5) e sacro (S1 a S5) (veja imagens).
A espondilolistese é mais frequente na coluna lombar, podendo também afetar a coluna cervical. A coluna torácica, pela estabilidade que lhe é conferida pela caixa torácica, não é habitualmente afetada.
Os níveis da coluna mais frequentemente afetados são os seus níveis inferiores, nomeadamente L5-S1, que é aquele que se localiza entre o final da coluna lombar e o sacro e o nível L4-L5, que se localiza imediatamente acima do nível L5-S1.
Gravidade da espondilolistese
A severidade da espondilolistese depende dos sintomas por ela provocados, sendo que potencialmente, quanto maior o seu desvio, mais graves poderão ser os sintomas. Uma vez que espondilolistese significa desvio da vértebra, a sua gravidade anatómica é determinada pela percentagem de desvio de uma vértebra relativamente à vertebra vizinha.
- Espondilolistese grau I - existe um desvio de duas vértebras que é inferior a 25%;
- Espondilolistese grau II - existe um desvio de duas vértebras entre 25-50%;
- Espondilolistese grau III - existe um desvio de duas vértebras entre 50-75%;
- Espondilolistese grau IV - existe um desvio de duas vértebras que é superior a 75%;
- Espondilolistese grau V - trata-se de uma condição rara e grave, em que o desvio da vértebra foi continuamente progredindo até a vértebra perder completamente o contacto com a vértebra adjacente.
As espondilolisteses grau I e II são consideradas de baixo grau e as patologias de grau III e IV são consideradas de alto grau. Quanto maior o grau de espondilolistese maior é o risco de compressão neurológica e, portanto, maior poderá ser a sua gravidade. No entanto, mesmo espondilolistese com um pequeno desvio (grau I) podem ser causa de grande instabilidade e de sintomas incapacitantes.
Causas da espondilolistese
A etiologia da espondilolistese é variada, podendo afetar crianças, jovens e adultos, a saber:
- A espondilolistese congénita está presente aquando do nascimento. Ocorre devido a um defeito de formação das vértebras durante o desenvolvimento embrionário, frequentemente na formação da pars articular, que é responsável, juntamente com as facetas articulares, pela estabilização das vértebras. A existência deste tipo de defeito à nascença predispõe para a instabilidade das vértebras que ocorre sob a forma de espondilolistese alguns anos mais tarde;
- A espondilolistese ístmica resulta de uma fratura numa região da vértebra denominada pars interarticular. Esta fratura ocorre tipicamente durante a infância ou a adolescência e é frequentemente consequência de traumatismos repetitivos da coluna lombar, nomeadamente em desportos que exigem a extensão da coluna lombar, como a ginástica, atletismo, o futebol, o mergulho, musculação, etc. A espondilolistese ístmica é mais frequente no segmento L5-S1. Estima-se que cerca de 5-7% da população tenha uma fratura da pars interarticular ou uma epondilolistese ístmica, mas na maioria dos casos estas não provocam quaisquer sintomas. No entanto, devido à sua elevada frequência, estima-se que a espondilolistese ístmica seja uma das principais causas de dor lombar em adolescentes;
- A espondilolistese degenerativa ocorre mais frequentemente no nível L4-L5 e é o resultado do desgaste e degeneração dos discos intervertebrais. A função dos discos intervertebrais é estabilizar e fornecer suporte à coluna. Com o seu desgaste, estes tornam-se menos hidratados e menos competentes, podendo permitir o desvio das vértebras (espondilolistese);
- A espondilolistese traumática surge sempre que um traumatismo da coluna vertebral (tal como uma fratura ou uma luxação) provoque um deslocamento da vértebra;
- A espondilolistese patológica é um desvio ou desalinhamento vertebral que ocorre quando um tumor envolve as estruturas da coluna vertebral, tornando-as incompetentes e levando à sua instabilidade;
- A espondilolistese iatrogénica ou pós-cirúrgica ocorre quando, após uma cirurgia de descompressão do canal vertebral, em que é removido osso e estruturas ligamentares que comprimem as estruturas nervosas, se provoca instabilidade e consequente deslizamento das vértebras.
Fatores de risco na espondilolistese
Os fatores de risco para espondilolistese são:
- Prática de determinados desportos como a ginástica ou a musculação – que predispõe para a espondilolistese ístmica;
- Genética, que é responsável pela espondilolistese congénita, mas também pela propensão para a degeneração discal e espondilose, que podem levar à espondilolistese degenerativa;
- Idade, uma vez que a degeneração, apesar de ter um forte componente genético, agrava com o envelhecimento.
Sintomas na espondilolistese
Os sinais e sintomas variam de doente para doente e cerca de 80% das pessoas com espondilolistese podem nunca ter sintomas. Os sintomas típicos de espondilolistese são:
- Dor de costas (lombar) que pode ter irradiação para as nádegas;
- Dor de costas (lombar) com irradiação para uma ou as duas pernas;
- Adormecimento ou perda de força numa ou em ambas as pernas;
- Sensação de pernas presas ou adormecidas (formigueiro);
- Dificuldade ou cansaço ao caminhar;
- Dor de costas, nádegas ou pernas com a inclinação do tronco para a frente;
- Dificuldade em esticar a coluna após um período sentado ou deitado;
- Dificuldade no controlo urinário.
Complicações da espondilolistese
Enquanto que a espondilolistese resultante de fraturas ou defeitos ósseos, pode progredir e atingir graus progressivamente mais elevados de desvio, a espondilolistese degenerativa tende a progredir menos e mais lentamente. Na espondilolistese degenerativa, existe uma tendência para a estabilização natural das vértebras, através da formação de pontes ósseas entre as vértebras e o crescimento exagerado de ligamentos que as estabilizam, processos conhecidos por espondilose. No entanto, a espondilose irá ela também provocar maior aperto (estenose) no canal vertebral, contribuindo para a progressiva maior compressão neurológica e agravamento dos sintomas.
As principais complicações da espondilolistese advêm dos seus sintomas: a existência de dor crónica pode ser altamente limitativa e impactar a qualidade de vida do doente. Por outro lado, e como a espondilolistese pode provocar a compressão nervosa, ela pode provocar alterações da sensibilidade, da força muscular e do controlo dos esfíncteres, podendo em casos raros originar incontinência urinária. Desta forma, a espondilolistese pode provocar alterações neurológicas que podem não ser reversíveis, se o tratamento adequado não for realizado a tempo.
Diagnóstico da espondilolistese
O diagnóstico da espondilolistese começa sempre pelo exame físico. Dor de costas com irradiação para os membros inferiores, que agrava com a extensão da coluna lombar ou com extensão dos membros inferiores são sintomas frequentes desta patologia.
O Raio-X da coluna vai permitir avaliar o alinhamento da coluna e o grau de espondilolistese.
A tomografia computorizada (TAC) da coluna e a ressonância magnética nuclear (RMN) da coluna permitem avaliar a existência e o grau de compressão nervosa.
Por vezes, a espondilolistese pode não ser evidente na TAC e na RMN. A realização de RX dinâmicos em pé (em flexão e em extensão da coluna vertebral) irão permitir avaliar se existe alguma instabilidade que não seja identificada naqueles exames, que são realizados na posição de deitado.
A Espondilolistese tem cura?
O desalinhamento da coluna vertebral existente na espondilolistese não pode ser revertido sem recurso a cirurgia. No entanto, muitos doentes com espondilolistese crónica não necessitam de tratamento cirúrgico e os seus sintomas podem ser controlados com o tratamento adequado.
Tratamento da espondilolistese
O tratamento da espondilolistese é semelhante ao tratamento de outras causas de dor de costas mecânica, sendo frequentemente não operatório, ficando a cirurgia reservada para casos em que os sintomas persistam ou em que haja alterações da sensibilidade ou da força.
A primeira linha de tratamento deve passar pelo uso de medicamentos (remédios) que permitam o alívio da dor, sobretudo durante a fase aguda da doença. O doente deve tomar a medicação sempre de acordo com a prescrição do médico, nunca se automedicando, sob pena de poder agravar o seu estado de saúde.
Posteriormente, o tratamento fisioterapêutico (fisioterapia), bem como a mudança de alguns estilos de vida poderá dar o reforço lombar suficiente para aliviar ou mesmo resolver os sintomas durante algum período de tempo.
Exercícios de reforço muscular da coluna lombar, idealmente sem impacto no solo são recomendados, nomeadamente Pilates ou Yoga. Estes permitem que muitos doentes com espondilolistese tenham uma vida praticamente assintomática e sem recurso a medicação.
O tratamento cirúrgico (cirurgia) deve ser equacionado quando, apesar da medicação e do tratamento fisiátrico, os sintomas persistem ou quando existem alterações da força muscular ou da sensibilidade nos membros inferiores, uma vez que o seu tratamento tardio poderá significar a sua irreversibilidade. O tratamento cirúrgico também poderá estar recomendado na espondilolistese ístmica do jovem ou em doentes com agravamento progressivo da instabilidade.
A decisão de operar deverá ser discutida com o médico cirurgião de coluna e o tipo de cirurgia deverá adequar-se ao doente e à gravidade da espondilolistese
Cirurgia na espondilolistese
A cirurgia (ou operação) visa:
- Prevenir o progressivo deslizamento das vértebras;
- Estabilizar a coluna;
- Descomprimir as estruturas neurológicas comprimidas.
A estabilização e prevenção do deslizamento das vértebras faz-se através da fusão da coluna vertebral, o que é realizado com recurso a parafusos e/ou dispositivos colocados entre as vértebras, habitualmente designados por caixas ou cages. A descompressão das estruturas neurológicas faz-se retirando o excesso de osso, ligamentos e disco que possam estar a comprimi-las. A descompressão das estruturas neurológicas sem estabilização das vértebras é um motivo frequente de mau resultado da cirurgia, uma vez que a persistência da instabilidade volta a provocar compressão neurológica.
Estes procedimentos podem ser realizados de forma convencional ou minimamente invasiva, dependendo do tipo e grau da espondilolistese e da estenose, bem como da prática / experiência do cirurgião.
Riscos, complicações na cirurgia
A cirurgia da espondilolistese, quando realizada por cirurgiões de coluna experientes, tem muitos bons resultados clínicos, com baixas taxas de complicações. As principais complicações e riscos, tais como infeção ou lesão neurológica são pouco frequentes e podem ser minimizados recorrendo a uma cuidada assepsia, reduzindo o tempo cirúrgico e utilizando instrumentos de ampliação, como o microscópio e as lupas cirúrgicas.
Uma das complicações mais frequentes e muitas vezes não diagnosticada após o tratamento da espondilolistese, é a não fusão ou não-união (pseudartrose) das vertebras que se tentou fundir. Esta situação pode provocar persistência da dor de costas e da irradiação para os membros. Só um exame físico detalhado e a avaliação atenta dos exames de imagem permite identificar este problema. Nestes casos, a cirurgia de revisão está indicada e pode levar ao alívio dos sintomas.
Pós operatório da cirurgia
Os doentes submetidos a cirurgia de espondilolistese podem levantar-se e caminhar poucas horas após a cirurgia, notando logo um alívio dos seus sintomas. A alta hospitalar nos casos mais comuns ocorre ao segundo dia após a cirurgia. Durante as primeiras semanas é recomendado que se evitem esforços como pegar em pesos ou fazer tarefas da casa, que poderão ser gradualmente retomados na 3º ou 4º semana após a cirurgia.
Recuperação após a cirurgia
A cirurgia da espondilolistese apresenta bons resultados, sendo que a maioria dos doentes operados veem as suas queixas aliviadas no próprio dia ou no dia seguinte à cirurgia, principalmente as resultantes da compressão dos nervos da coluna.
A dor de costas, associada ao procedimento cirúrgico, é facilmente controlável com a medicação analgésica prescrita e melhora progressivamente ao longo das semanas após a cirurgia. No pós-operatório, a fisioterapia assume um papel importante na rápida reabilitação e recuperação dos doentes.
O tempo de recuperação depende da atividade física realizada pelo doente. Não há necessidade de permanecer deitado e os doentes podem caminhar livremente desde o primeiro dia após a cirurgia.
O retorno à atividade laboral e desportiva está dependente da exigência laboral e física do doente, mas poderá ocorrer entre as 6 e as 8 semanas, sendo que a carga e intensidade dos mesmos devem ser aumentados de forma gradual.
Quanto custa uma cirurgia?
O preço da intervenção cirúrgica pode variar de acordo com a técnica, do subsistema ou seguro de saúde associado ao doente, entre muitos outros fatores.
Apenas o médico ortopedista, especialista em coluna, poderá após diagnóstico estimar com exatidão o valor da cirurgia.


 Lombalgia (dor lombar) - causas, tratamento
Lombalgia (dor lombar) - causas, tratamento Espondilose (artrose na coluna) - causas, sintomas, tratamento
Espondilose (artrose na coluna) - causas, sintomas, tratamento Ressonância Magnética da Coluna - Exames de RM
Ressonância Magnética da Coluna - Exames de RM Tomografia Computorizada (TC ou TAC) da Coluna
Tomografia Computorizada (TC ou TAC) da Coluna