PMA significa Procriação Medicamente Assistida. É um conjunto de técnicas e tratamentos que visam obter uma gravidez em casais inférteis ou com fertilidade reduzida, ou em mulheres sem parceiro masculino. A procriação medicamente assistida é parte integrante e, por vezes, usada como sinónimo, da Medicina da Reprodução, que tem como objetivo o estudo e tratamento de problemas / assuntos relacionados com a reprodução humana.
Como o seu próprio nome indica, uma técnica de Procriação Medicamente Assistida (PMA) consiste na aplicação de um procedimento (ou conjunto de procedimentos), mais ou menos complexo, dependendo do tratamento em causa. O especialista em medicina da reprodução terá de, previamente, delinear uma estratégia de diagnóstico, para determinar depois a técnica / procedimento mais apropriada ao contexto.
Em que situações se recorre à PMA?
Um casal com infertilidade (definida como um ano a tentar engravidar sem sucesso) terá indicação formal para ser avaliado por um especialista em medicina da reprodução. O casal não recorre a uma técnica, mas a alguém com o conhecimento e ferramentas, para, no menor espaço de tempo, diagnosticar e resolver o problema, recorrendo à técnica de PMA mais indicada em cada caso, na eventualidade de alguma ser necessária.
Como a idade da mulher é o principal fator para determinar a probabilidade de gravidez futura (espontânea ou com recurso a técnica de PMA), a partir dos 35 anos, qualquer casal que esteja a tentar engravidar sem sucesso há mais de 6 meses deve ser orientado para um especialista em infertilidade (PMA).
Uma mulher sem parceiro ou um casal de mulheres também necessitará de técnicas de PMA para engravidar, nomeadamente com recurso a espermatozoides de dador.
Em todas estas situações deve ser realizada consulta num centro de procriação medicamente assistida, público ou privado.
A consulta, seja realizada num hospital público ou particular, deve ser feita num centro autorizado pelo Conselho Nacional de Procriação Medicamente Assistida ou em articulação com este. Nem todos os hospitais públicos possuem centro de PMA, mas, normalmente, todos têm uma consulta para estudo e posterior articulação com um centro de PMA noutra instituição. Os centros privados funcionam habitualmente de forma autónoma. Todos obedecem a um conjunto de regras e legislação específica para o uso das técnicas de PMA.
Legislação da PMA
A lei da procriação medicamente assistida (Lei n.º 32/2006, de 26 de julho) regula a utilização de técnicas de procriação medicamente assistida em Portugal e criou também o Conselho Nacional de Procriação Medicamente Assistida (CNPMA). Esta lei foi atualizada/alterada diversas vezes ao longo destes anos, alargando, nomeadamente, os beneficiários destas técnicas a mulheres sem parceiro e casais de mulheres, à semelhança de outros países.
O CNPMA pronuncia-se sobre as questões éticas, sociais e legais relativas à PMA em Portugal. Os centros nacionais (públicos e privados) são regidos por um conjunto de regras semelhantes, emanadas deste órgão.
No Serviço Nacional de Saúde (SNS) são realizados tratamentos financiados pelo erário público, obedecendo a regras de acessibilidade. Frequentemente um hospital não possui centro de PMA, articulando-se habitualmente com outro hospital do serviço público que o tenha. Os centros privados também carecem de licença específica para funcionar, obedecendo à lei geral em termos de acessibilidade para tratamentos.
Em que consistem as técnicas de PMA?
Depois do estudo de cada caso e da conclusão acerca da necessidade de uma técnica de Procriação Medicamente Assistida, importa conhecer algumas das variantes de tratamento.
Apesar de todas as técnicas terem como objetivo um nado vivo, saudável, com o tempo de gestação todo (o que qualquer mãe / casal pretende), a forma de alcançar este objetivo pode variar significativamente de acordo com o estudo realizado e, eventualmente, da preferência dos(as) utentes.
Indução de ovulação
Por vezes, a ovulação não é regular ou não acontece de todo. Os problemas que originam esta dificuldade são vários e importa perceber qual o motivo, antes de tentar resolver o problema.
Saiba, aqui, tudo sobre ciclo menstrual.
Saiba, aqui, tudo sobre irregularidades menstruais.
A indução da ovulação tem como objetivo a reposição do normal funcionamento do ciclo menstrual, para permitir uma gravidez. São, muitas vezes, usados fármacos com este objetivo, que, quando tomados com pouco ou nenhum controlo, podem ser perigosos para a saúde da mulher e dos futuros filhos.
Este tratamento implica um controlo regular para verificar a eficácia do tratamento, até ser estabelecido um esquema seguro que permita um tratamento de média duração. Por vezes, a medicação e método usados em alguns casos (injetáveis, por exemplo) não permitem estabelecer um esquema que não necessite de controlo.
Por estas razões, e pelo risco sobretudo de gravidez múltipla quando não existe controlo, deve ser usado por médicos com muita experiência no uso dos fármacos, habitualmente dedicados à medicina da reprodução.
O risco de gravidez múltipla (gémeos) pode ser uma complicação grave, já que 2 fetos aumentam muito o risco de complicações durante a gravidez, nomeadamente abortamento tardio e prematuridade, mas 3 ou mais fetos dão origem a gravidezes de elevadíssimo risco. Quando orientado por alguém com experiência em medicina da reprodução, e apesar dos riscos não desaparecerem, reduzem drasticamente.
A gravidez na indução de ovulação é obtida por uma relação sexual no período fértil, que pode ser identificado pelos métodos habituais (ver otimização da fertilidade) ou determinada pelo tratamento, com um coito programado (quando a ovulação é desencadeada também por medicação)
Inseminação Intra Uterina
A Inseminação Intra uterina (IIU) é uma técnica que partilha muitas semelhanças com a indução de ovulação, pois a estimulação pode ser semelhante. A fecundação também se dá de forma natural. No entanto, em vez de uma relação sexual, o esperma é colhido, preparado, selecionado e concentrado numa pequena quantidade de excelente qualidade que é inseminada no útero durante a ovulação.
Fertilização in Vitro
A Fertilização In Vitro (FIV), juntamente com as suas variantes, nomeadamente, ICSI (Intracytoplasmic Sperm Injection – Injeção Intracitoplasmática de espermatozoide) é uma técnica habitualmente denominada de segunda linha. É usada há cerca de 40 anos (o primeiro bebé nasceu em 1978 - Louise Brown).
Apesar da maior taxa de sucesso, é mais invasiva (sobretudo para a mulher) e tem maior risco de complicações. É muitas vezes, no entanto, o único tratamento aconselhável, dependendo do contexto.
Doação de esperma, ovócitos e embriões
Quando os casais não possuem algum ou ambos os gâmetas com qualidade suficiente ou no caso de mulheres sem parceiro ou casais de mulheres, os gâmetas a ser usados no tratamento são provenientes de uma doação. Os tratamentos FIV ou FIV/ICSI podem ser efetuados com recurso a um ou ambos os gâmetas doados. A IIU pode ser feita com recurso a espermatozoides de dador. Os embriões podem ser doados por beneficiários que tenham os seus objetivos reprodutivos concluídos e possuam ainda embriões criopreservados.
Qual a eficácia das técnicas de PMA?
A probabilidade de sucesso de uma técnica de PMA depende de vários fatores. A idade da mulher é, de longe, o fator mais importante. A partir dos 35 anos a probabilidade de sucesso diminuiu rapidamente, e depois dos 40 anos, em média, a taxa de sucesso de uma FIV é inferior a 10%. Há, no entanto, grande variação nas condições de cada mulher. O que é sempre verdade é que, para cada mulher, a fertilidade decresce muito com a idade.
Depois existem outros fatores importantes, como o tipo de infertilidade (se existir). Um casal jovem cujo elemento masculino não possua ou possua muito poucos espermatozoides será o exemplo típico de uma probabilidade de sucesso elevada. Uma mulher sem parceiro e sem história de infertilidade poderá ter maior probabilidade de gravidez que outra a tentar engravidar há 3 anos sem causa identificada.
Durante um ano existem cerca de 12 tentativas para engravidar (Num ciclo regular o número de ovulações corresponde às menstruações observadas). Numa inseminação podemos ter apenas um folículo e um ovócito, pelo que dependemos muito da qualidade desse ovócito para o sucesso. Numa FIV, se colhermos mais ovócitos, temos maior probabilidade de pelo menos um ter a qualidade necessária para gerar um ser humano saudável.
Daí que a idade seja tão importante, pois a mulher terá tendência a diminuir a quantidade e qualidade dos ovócitos. No entanto, qualquer um destes fatores poderá compensar, de certo modo, o outro. Uma mulher jovem com pouca quantidade de ovócitos (baixa reserva ovárica) pode ter uma boa probabilidade de gravidez pela qualidade desses ovócitos. Uma mulher de 42 anos pode ter uma excelente reserva ovárica e, ao serem obtidos 15 ovócitos num tratamento FIV, a probabilidade de algum(s) deles ser geneticamente perfeito aumenta proporcionalmente, em relação a um caso semelhante em que são obtidos 4 ovócitos.
Um resultado negativo é sempre um evento indesejado, mas provável em PMA. Em média, menos de metade dos casais engravida em cada tratamento. Muitas vezes são necessários múltiplos tratamentos até ser alcançada a tão desejada criança. Uma técnica falhada é sempre um evento causador de grande dor, especialmente se sobreposto a uma infertilidade de longa duração e outros tratamentos prévios.
Apesar de muito variável o sucesso das técnicas FIV, pelas razões descritas, está descrito em cerca de 40% para mulheres com menos de 35 anos até 22% após os 38 e menos de 10% após os 40 anos. Aqui definimos sucesso como uma criança nascida viva.
A IIU ainda varia mais com o caso articular, podendo, nos casos com indicação para este tipo de tratamento, oscilar entre os 10 e 20%. Inseminações em mulheres jovens sem infertilidade poderão ter taxas de sucesso ainda mais elevadas.
Questões bioéticas e a PMA
Várias questões éticas se levantam quando abordamos este tipo de tratamentos. A legislação tem acompanhado a evolução da sociedade nesta temática.
As vantagens das técnicas de PMA enquanto tratamento de uma doença ou ao proporcionar saúde no contexto emocional e de realização do ser humano são inegáveis. Simultaneamente, contribui para o nascimento de crianças que são altamente desejadas e, espera-se, futuramente amadas e protegidas.
Como desvantagens são, por vezes, apontados aspetos associados às complicações relacionadas com a gemelaridade. Os gémeos têm uma incidência muito aumentada nos beneficiários de técnicas de PMA, que pode ultrapassar os 25%. No entanto, este é um risco que pode ser controlado, transferindo tendencialmente apenas um embrião em cada tratamento. Em Portugal e na restante Europa, as transferências de 3 ou mais embriões são praticamente inexistentes.
Existem ainda preocupações relacionadas com a seleção de características ou sexo dos bebés (proibida nesta prática), com as doações de células reprodutivas, as questões sociais acerca dos beneficiários das técnicas (quem tem direito, até quando) e com as crianças nascidas das técnicas (como herdarem, por exemplo, alguns dos problemas causadores de infertilidade).
Estas questões têm sido alvo de debate constante e originaram várias alterações na consciência social e na lei e regulamentações da área ao longo dos anos.
O debate franco acerca de todas estas questões é importante, de forma a evitar a ignorância sobre todas as implicações (boas e más) da atuação na PMA e apurar a atividade de forma consensualmente ética para a nossa sociedade.
Existem riscos nas técnicas de PMA?
Existem vários riscos relacionados com as técnicas de PMA. Os riscos para o bebé decorrem, por exemplo, da maior prevalência de gravidez múltipla (gémeos), e das complicações associadas a estas gravidezes. De notar que este é um risco que podemos minimizar com uma prática mais restritiva em termos de número de embriões transferidos e / ou maior controlo em outras técnicas.
Os riscos para a mãe decorrem da patologia que origina a infertilidade, da faixa etária habitualmente mais elevada, e da técnica em si. Uma mulher com endometriose grave e 39 anos terá maior risco de complicações durante a gravidez que uma mulher de 28 anos saudável. A primeira terá também um risco maior de complicações infeciosas numa FIV.
O Síndrome de Hiperestimulação Ovárica (SHEO) é uma complicação relativamente frequente, sobretudo em mulheres com ótima reserva ovárica (boa resposta à estimulação dos ovários). Apesar de potencialmente grave, hoje em dia raras vezes esta síndrome é preocupante, já que o tipo de medicação e atitudes ao nosso dispor reduzem drasticamente esse risco.
Temos ainda os riscos inerentes a qualquer gravidez, pois todos os especialistas em medicina de reprodução têm como objetivo o nascimento de uma criança nascida viva, saudável, e esse último passo acontece apenas após uma gravidez, que se pretende sem complicações.
Saiba, aqui, tudo sobre gravidez.
Qual o custo das técnicas de PMA?
Todas as mulheres e casais que precisem ou pretendam recorrer a técnicas de PMA e preencham os requisitos de acessibilidade poderão fazê-lo no serviço público, no SNS. Os tratamentos são gratuitos, com exceção da medicação a adquirir na farmácia.
Como utente particular, no serviço privado, os tratamentos variam de acordo com o centro e particularidades do caso clínico, mas rondam os 600-800 euros por uma IIU, e os 3200 – 4200 euros por uma FIV. A FIV-ICSI acresce habitualmente em relação à FIV cerca de 500€. A doação de esperma acresce cerca de 250-350€ aos valores anteriores. Um ciclo com doação de ovócitos inicia-se nos cerca de 6000€ (ciclo completo). Note, no entanto, que os valores apresentados são uma mera estimativa para apresentarmos uma ordem de grandeza dos tratamentos e que os valores podem variar consideravelmente de clínica para clínica.
Estes tratamentos só podem ser realizados em centros autorizados para o efeito. Pode consultar os centros credenciados em http://www.cnpma.org.pt/cidadaos/Paginas/centros-de-pma.aspx
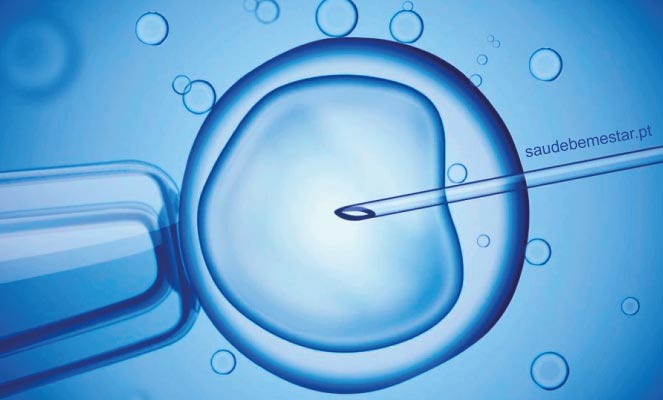


 FIV - Fertilização in Vitro - o que é, como é feita
FIV - Fertilização in Vitro - o que é, como é feita Período Fértil - Calcular os melhores dias para engravidar
Período Fértil - Calcular os melhores dias para engravidar Gravidez semana a semana - Tudo sobre a gestação
Gravidez semana a semana - Tudo sobre a gestação Ecografia Obstétrica - ecografias na gravidez
Ecografia Obstétrica - ecografias na gravidez Inseminação artificial ou Inseminação intrauterina
Inseminação artificial ou Inseminação intrauterina Fertilidade e Gravidez - Como otimizar a fertilidade natural
Fertilidade e Gravidez - Como otimizar a fertilidade natural Menstruação - Tudo sobre o Ciclo Menstrual
Menstruação - Tudo sobre o Ciclo Menstrual Ciclo menstrual irregular (Menstruação Desregulada)
Ciclo menstrual irregular (Menstruação Desregulada)