O cancro de pele é caraterizado pelo crescimento anormal das células da pele. Este crescimento ocorre devido à acumulação de mutações no ADN das células, sendo um dos principais fatores de risco uma exposição solar intensa, apesar de poderem existir outras causas, conforme discutiremos adiante.
As mutações do ADN levam as células da pele a multiplicar-se rapidamente e a formar tumores benignos ou malignos, podendo estes ocorrer em diferentes camadas da pele (ver tipos de cancro da pele).
A deteção precoce do cancro na pele é extremamente importante para o prognóstico da doença, ou seja, a probabilidade do tratamento ser mais eficaz a eliminar completamente as células anormais é mais elevada quando o cancro é detetado nos seus estadios iniciais.
Tipos de cancro da pele
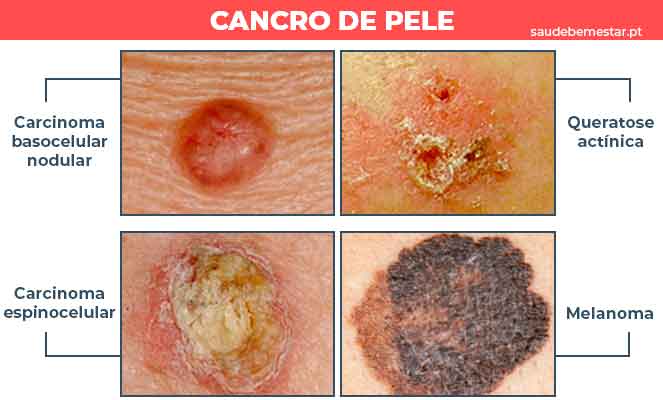
Existe uma grande variedade de tipos de cancro da pele, todavia, podemos considerar que a doença se apresenta mais frequentemente em três tipos principais, a saber:
Carcinoma Basocelular
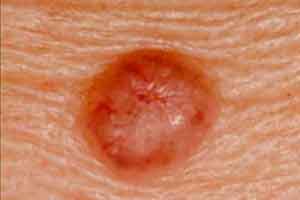
O carcinoma basocelular (CBC) é o tipo mais comum de cancro de pele e tem como células percursoras as células basais da epiderme (camada superior da pele).
Geralmente, estes carcinomas desenvolvem-se em áreas da pele mais expostas ao sol, como a cabeça ou o pescoço e crescem lentamente, facilitando a sua deteção em fases iniciais do seu crescimento. No entanto, podem ocorrer em muitas outras regiões como o tronco, os membros superiores (braços), membros inferiores (pernas), etc.
Saiba, aqui, tudo sobre carcinoma basocelular
Carcinoma Espinocelular
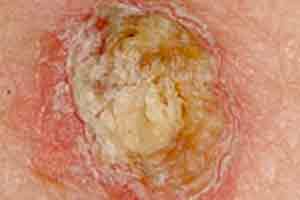
O carcinoma espinocelular (CEC) é a segunda forma mais frequente de cancro de pele e tem como células percursoras as células escamosas da epiderme.
Geralmente, estes tipos de tumores desenvolvem-se mais frequentemente nas áreas da pele mais expostas ao sol, como a cabeça, braços ou pernas. Contudo, também se podem desenvolver em áreas menos expostas a radiação como a zona dos genitais, ânus, boca, garganta, ou no revestimento de órgãos como o esófago ou pulmão, embora nestes locais os fatores de risco sejam diferentes (HPV, álcool, tabaco, entre outros).
Saiba, aqui, tudo sobre carcinoma espinocelular.
Melanoma

O melanoma, apesar de menos frequente do que os carcinomas, é considerado o tipo mais perigoso de cancro de pele devido à sua capacidade de se metastisar (espalhar) para outros órgãos mais rapidamente. Estes tumores têm como células percursoras os melanócitos (células produtoras de melanina).
Os melanomas desenvolvem-se mais frequentemente em zonas da pele mais expostas ao sol, contudo, também podem aparecer na zona dos olhos, no nariz, garganta ou intestinos.
Saiba, aqui, tudo sobre melanoma.
Sinais e sintomas do cancro da pele
O cancro de pele desenvolve-se principalmente em áreas da pele sujeitas a uma maior exposição solar, incluindo o couro cabeludo, rosto, lábios, orelhas, pescoço, peito, braços e mãos. Mas também se pode formar em áreas que raramente têm esta exposição como as palmas das mãos, unhas e área genital.
Os cancros de pele não são todos idênticos e podem não causar muitos sinais e sintomas. No entanto, mudanças incomuns na pele podem ser um sinal de alerta para os diferentes tipos de cancro. Estar atento a alterações na pele pode ajudar a procurar precocemente aconselhamento médico e a obter um diagnóstico mais precoce, melhorando assim o prognóstico da doença.
Outros sinais e sintomas podem ir surgindo à medida que as células anormais se multiplicam com o tempo, designadamente:
- Crescimentos incomuns na pele ;
- Edemas (inchaços);
- Hemorragias (sangramento) ou feridas;
- Manchas escamosas ou escuras;
- Assimetria nas lesões cutâneas;
- As lesões com bordas irregulares;
- Prurido (comichão);
- Entre outros.
Veja mais informação em cada um dos tipos de cancro da pele para conhecer as suas caraterísticas macroscópicas.
Causas do cancro da pele
Como referido anteriormente, o cancro de pele ocorre quando existem mutações no ADN das células da pele. As mutações conduzem ao crescimento descontrolado das células, formando uma massa de células cancerígenas.
No entanto, a causa especifica do desenvolvimento da doença ainda é desconhecida.
Fatores de risco
Existem inúmeros fatores de risco que podem estar na origem das mutações do ADN das células na pele, a saber:
- Pele clara - Qualquer pessoa, independentemente da cor da pele, pode ter cancro da pele. No entanto, ter menos pigmento (melanina) na mesma fornece menos proteção contra a radiação UV prejudicial;
- Histórico de queimaduras solares - Ter tido uma ou mais queimaduras solares graves durante a infância ou adolescência, aumenta o risco de desenvolver cancro de pele em adulto. Queimaduras solares na idade adulta também são um fator de risco;
- Exposição excessiva ao sol ou radiação UV - Qualquer pessoa que passa muito tempo ao sol ou em solários pode desenvolver cancro de pele, especialmente se a mesma não está protegida com protetor solar ou roupas;
- Hereditariedade (genética) - Um histórico familiar de cancro da pele pode aumentar o risco de desenvolvimento da doença;
- Sistema imunitário enfraquecido - Pessoas com sistemas imunitários enfraquecidos possuem um maior risco de desenvolver cancro de pele. Isto inclui doentes com HIV e outras patologias, ou aqueles que tomam medicamentos imunossupressores após algum transplante de órgão, por exemplo;
- Exposição a determinadas substâncias - A exposição a determinadas substâncias, como o arsénio, pode aumentar o risco de cancro da pele;
- Entre outros.
Diagnóstico do cancro da pele
O diagnóstico do cancro de pele é realizado, geralmente, por um médico dermatologista (especialista em dermatologia), através da história clínica do doente e da realização de um exame físico, onde a pele do doente é examinada, em conjunto com algum dos seguintes meios complementares de diagnóstico e terapêutica (MCDT):
- Dermatoscopia – Exame que é realizado no consultório e que permite ao médico dermatologista observar com detalhe as lesões suspeitas;
- Biópsia de pele – Consiste na remoção de uma amostra de pele suspeita para análise em laboratório de anatomia patológica;
- Exames de imagem – Exames como tomografia computorizada (TC ou TAC), ressonância magnética (RM), entre outros, para determinar se existem metástases (se o cancro se espalhou);
- Entre outros.
Determinação da gravidade do cancro de pele
Para determinar o estágio de um cancro de pele ou gravidade, o médico especialista avalia o tamanho do tumor e se o mesmo metastizou (se espalhou) para gânglios linfáticos, ou outros órgãos.
Os tipos de cancro da pele são divididos em dois grupos primários: cancro de pele não melanoma e melanoma.
Cancros de pele não melanoma incluem células basais e células escamosas, ou seja, carcinomas basocelulares e espinocelulares, e os estágios são definidos da seguinte forma:
- Estágio 0: As células anormais não se espalharam além da camada mais externa da pele, a epiderme;
- Estágio I (1): O cancro pode ter se espalhado para a próxima camada de pele, a derme, mas não mais do que dois centímetros;
- Estágio II (2): O tumor é maior que dois centímetros, mas não se espalhou para locais próximos ou gânglios linfáticos;
- Estágio III (3): O cancro espalhou-se do tumor primário para algum tecido ou osso próximo, e é maior do que três centímetros;
- Estágio IV (4): O cancro espalhou-se além do local do tumor primário para linfonodos (gânglios linfáticos) e osso ou tecido. O tumor também é maior do que três centímetros.
Os estágios do melanoma incluem:
- Estágio 0: Este tipo não invasivo de cancro de pele não penetrou abaixo da epiderme;
- Estágio I (1): O cancro pode ter se espalhado para a segunda camada da pele, a derme, mas permanece pequeno.
- Estágio II (2): O cancro não se espalhou além do local original do tumor, mas é maior e mais grosso, e pode provocar sinais ou sintomas como escamação ou sangramento;
- Estágio III (3): O cancro espalhou-se para gânglios linfáticos ou para a pele ou tecido nas proximidades;
- Estágio IV (4): O estágio mais avançado do melanoma. O estágio IV é uma indicação de que o cancro se metastisou (espalhou) além do tumor primário e está presente em gânglios linfáticos, órgãos ou tecidos distantes do local original.
O cancro da pele tem cura?
Como referido anteriormente, quanto mais cedo for realizado o diagnóstico, melhor será o prognóstico da doença.
Muitos dos tipos de cancro de pele, quando diagnosticados e tratados precocemente, possuem um bom prognóstico. Porém, o cancro da pele em fases avançadas é mais complicado de tratar eficazmente, e o risco de recorrência é muito elevado.
Por isso, é recomendável procurar aconselhamento médico logo que notar alguma alteração na pele. Assim, é possível instituir um tratamento adequado, atempadamente, evitando a progressão da doença.
Tratamento do cancro da pele
O objetivo do tratamento do cancro da pele é eliminar todas as células cancerígenas, que geralmente, são removidas através de algum procedimento de remoção, como:
Cirurgia de remoção do cancro da pele
A cirurgia (ou operação) de remoção do cancro da pele é frequentemente realizada através de dois métodos principais, a saber:
- Excisão cirúrgica - Durante uma excisão cirúrgica, o médico especialista remove a lesão cutânea com uma margem de pele saudável, que é analisada posteriormente, de modo a verificar se todas as células cancerígenas foram retiradas.
O tumor retirado e a margem de pele saudável é enviada para o laboratório de anatomia patológica, para ser analisada, permitindo verificar se todas as células anormais foram eliminadas.
- Cirurgia de Mohs - Neste método, o médico especialista remove o tumor por camadas, tentando preservar o máximo de tecido saudável e livre da doença. Deste modo é possível analisar cada camada até que não existam mais células cancerígenas. Assim, esta cirurgia permite remover toda a lesão cutânea e evita uma eliminação excessiva de pele saudável. Este método é geralmente recomendado em casos onde o tumor tem um grande risco de recorrência ou se estiver localizado em locais mais sensíveis como o rosto (ex.: nariz, lábios, língua, etc.).
Outros tratamentos para o cancro de pele
Se o utente não conseguir realizar a cirurgia de remoção da lesão cutânea, outros tratamentos podem ser recomendados, a saber:
- Curetagem e eletrodisseção - O método de curetagem e eletrodisseção permite remover a superfície do tumor e cauterizar (queimar) a base e zonas mais profundas do carcinoma com uma agulha elétrica. À semelhança da crioterapia deverá ser utilizado apenas nas lesões percursoras (queratoses actínicas);
- Crioterapia - A crioterapia consiste no congelamento das células anormais do carcinoma com nitrogénio líquido. À semelhança da terapia laser, este tratamento é reservado para formas percursoras (queratoses actínicas);
- Radioterapia - A radioterapia utiliza feixes de alta energia, de modo a eliminar as células cancerígenas presentes na pele. A radioterapia pode ser aconselhada quando existe um risco elevado de recorrência do tumor ou quando a abordagem cirúrgica não é possível;
- Entre outros.
Tratamento em casos graves
Em situações mais graves, geralmente, em casos onde ocorreram metástases (o cancro está espalhado noutras partes do corpo), o tratamento tem como objetivo controlar a progressão da doença. Este objetivo pode ser atingido através de alguns métodos, a saber:
- Imunoterapia - A imunoterapia é um tratamento que permite ajudar o nosso sistema imunitário (sistema de defesa) a combater o cancro. O sistema imunitário não ataca o tumor porque as células cancerígenas produzem as mesmas proteínas que as células saudáveis, baralhando o sistema imunitário e impedindo o combate às células malignas. A imunoterapia, através da administração de alguns medicamentos (remédios) ajuda o sistema imunitário a reconhecer as células malignas e a combatê-las;
- Quimioterapia - A quimioterapia é raramente utilizada no cancro da pele, no entanto, pode ser recomendada para tratar eficazmente este tipo de cancro, quando este está muito avançado. Este método utiliza compostos químicos muito fortes para de forma sistémica eliminar todas as células cancerígenas;
- Outros.
Prevenção do cancro da pele
A maioria dos cancros de pele podem ser evitados através de alguns comportamentos a adotar no quotidiano, tais como:
- Evitar a exposição solar, especialmente nas horas mais fortes de radiação UV;
- Usar protetor solar na praia ou fora dela e durante o ano todo, mesmo quando o céu estiver nublado. É recomendada a utilização de um protetor forte, com um FPS (fator de proteção solar) de pelo menos 30;
- Usar roupas de proteção como vestuário escuro que cubra os braços e pernas, chapéus, óculos de sol, entre outros;
- Evitar solários;
- Verificar a pele regularmente e procurar um médico dermatologista em casos de alterações na mesma;
- Entre outros.


 Carcinoma Basocelular - causas, sintomas, tratamento
Carcinoma Basocelular - causas, sintomas, tratamento Carcinoma Espinocelular - causas, sintomas, tratamento
Carcinoma Espinocelular - causas, sintomas, tratamento Melanoma - causas, tipos, sintomas, tratamento
Melanoma - causas, tipos, sintomas, tratamento Tomografia computorizada - TC ou TAC
Tomografia computorizada - TC ou TAC Exame de Ressonância Magnética (RM)
Exame de Ressonância Magnética (RM)