O lúpus é uma doença autoimune, o que significa que o nosso sistema imunitário (sistema de defesa) ataca os tecidos próprios, órgãos e células saudáveis do organismo.
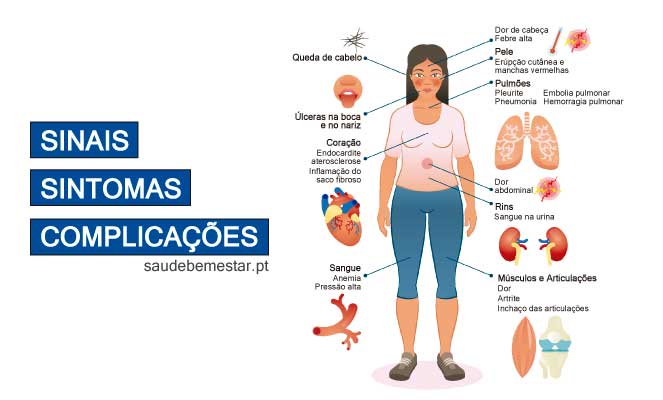
A inflamação causada pelo lúpus pode afetar muitos órgãos, incluindo articulações, pele, rins, células sanguíneas, cérebro, coração e pulmões.
Acredita-se que algumas pessoas nascem com alguma predisposição genética para o desenvolvimento de lúpus (hereditariedade), podendo vir a ser desencadeada por infeções, certos medicamentos ou até mesmo a exposição a luz solar, dependendo do envolvimento, como veremos mais adiante, neste artigo .
Embora não haja cura para o lúpus, existem opções terapêuticas já disponíveis que podem ajudar a controlar o desconforto provocado pela doença. Veja mais informação em “tratamento do lúpus”.
Sinais e sintomas do lúpus
Os sinais e sintomas podem variar bastante de doente para doente, para além de:
- Surgirem de repente ou desenvolver-se lentamente;
- Serem folhas ou túmulos;
- Serem unidos e surgirem em surtos ou permanentes.
Os sinais e sintomas de lúpus podem também depender das áreas do corpo afetadas , no entanto, os mais frequentes são:
- Fadiga e cansaço inexplicável;
- Febre;
- Dor nas articulações, rigidez e edema (inchaço);
- Erupção em forma de borboleta no rosto que cobre as bochechas e nariz (eritema malar) ou erupções noutros lugares do corpo;
- Lesões cutâneas que aparecem ou pioram com a exposição solar;
- Dedos das mãos e dos pés que ficam brancos ou azuis quando expostos ao frio ou durante períodos de muito stress;
- Dispneia (falta de ar);
- Dor no peito;
- Olhos secos;
- Dores de cabeça, confusão mental e perda de memória;
- Entre outros.
Tipos de lúpus
Podemos identificar vários tipos de lúpus, a saber:
Lúpus eritematoso sistémico
O lúpus eritematoso sistémico é a forma mais grave da doença, atingindo múltiplas partes do organismo (sistémico), a saber :
- Articulações;
- Pele;
- Cérebro;
- Pulmões;
- Coração;
- Rins;
- Vasos sanguíneos;
- Entre outros.
Trata-se da forma mais grave de lúpus, uma vez que esta atinge múltiplos órgãos, podendo surgir diversas complicações, fundamentalmente se não existir tratamento adequado e atempado.
Saiba, aqui, tudo sobre lúpus eritematoso sistémico.
Lúpus cutâneo
O lúpus cutâneo (lúpus eritematoso cutâneo) provoca uma erupção cutânea vermelha e escamosa na pele, muitas vezes precipitada pela exposição solar.
O lúpus da pele pode ocorrer isolado, mas também pode se manifestar como parte do lúpus eritematoso sistémico.
Este tipo de lúpus pode ser subdividido em três subtipos, dependendo da aparência e da gravidade das lesões cutâneas, a saber:
- Lúpus cutâneo discóide: lesões redondas (em forma de disco), grossas, escamosas e vermelhas;
- Lúpus cutâneo subagudo: lesões vermelhas e anelares (anel com um círculo vermelho mais escuro na borda externa);
- Lúpus cutâneo agudo: lesões que parecem queimaduras solares em forma de “borboleta” (eritema malar).
Saiba, aqui, tudo sobre lúpus cutâneo.
Lúpus renal
O lúpus renal ou nefrite lúpica é uma complicação frequente do lúpus eritematoso sistémico quando uma doença se encontra disseminada e afeta os rins.
Este tipo da doença provoca inflamação renal e pode levar à hematúria (presença de sangue na urina), hipertensão arterial, insuficiência renal, entre outras complicações graves.
Saiba, aqui, tudo sobre lúpus renal.
Lúpus induzido por fármacos
Estes tipos de lúpus são desencadeados por certos medicamentos (remédios). Pessoas com lúpus induzido por fármacos podem apresentar uma mesma sintomatologia do lúpus eritematoso sistémico, porém geralmente é temporário.
Muitas vezes, este tipo de lúpus desaparece quando se pára de tomar a medicação que o está a causar.
Lúpus neonatal
O lúpus neonatal é um tipo raro da doença e ocorre em latentes ao nascimento.
Os bebés que nascem com lúpus neonatal possuem os anticorpos que lhes foram passados da mãe, que teve lúpus durante a gravidez. Existem casos onde estes anticorpos são passados para o recém-nascido, no entanto, a doença só se manifesta mais tarde, ao longo da vida.
Contudo, nem todos os bebés nascidos de uma mãe com lúpus desenvolvem a doença.
Entre outros
Causas do lúpus
Como qualquer doença autoimune, o lúpus ocorre quando o sistema imunitário ataca erroneamente as células saudáveis do nosso organismo.
Embora a causa exata da doença seja desconhecida, acredita-se que o lúpus resulte de uma combinação da genética (hereditariedade) e de certos fatores ambientais, tais como:
- Luz solar - A exposição ao sol pode provocar lesões na pele ou desencadear uma resposta interna em pessoas suscetíveis à doença;
- Infeções - Ter uma infeção pode ser o gatilho para o desenvolvimento do lúpus ou causar uma recaída em algumas pessoas;
- Certos medicamentos - O lúpus pode ser desencadeado por certos tipos de medicamentos como fármacos usados na hipertensão arterial, antibióticos, entre outros. As pessoas que possuem lúpus induzido por fármacos, geralmente, melhoram quando param de tomar a medicação;
- Alterações hormonais - As mulheres são mais propícias a desenvolver lúpus do que os homens, devido a hormonas como o estrogénio;
- Entre outros.
Diagnóstico do lúpus
Diagnosticar o lúpus é difícil porque os sinais e sintomas variam consideravelmente de pessoa para pessoa e podem também ser muito semelhantes a muitas outras patologias.
O médico especialista realiza o diagnóstico através de uma combinação de exames e análises de sangue e urina, exame físico, e recolha da história clínica do doente.
Análises de sangue e urina
- Hemograma completo: Este teste mede o número de glóbulos vermelhos, glóbulos brancos e plaquetas, bem como a quantidade de hemoglobina. Os resultados podem indicar que o paciente tem anemia, que geralmente ocorre em casos de lúpus. Uma pequena quantidade de glóbulos brancos ou plaquetas também pode ocorrer em casos de lúpus. Saiba, aqui, o que é um hemograma;
- Velocidade de sedimentação de eritrócitos: Este exame de sangue determina a taxa em que os glóbulos vermelhos sedimentam no período de uma hora. Uma velocidade mais elevada do que o normal pode indicar uma doença sistémica, como lúpus;
- Análises de urina: A avaliação de uma amostra de urina pode mostrar um aumento do nível de proteína ou glóbulos vermelhos no fluido, o que pode ocorrer se o lúpus afetou os rins;
- Teste de antinucleares (ANA): Teste de anticorpos antinucleares (ANA):Um teste positivo para a presença destes anticorpos, produzidos pelo sistema imunitário, indica um sistema estimulado. Se o teste der positivo para os anticorpos, o médico especialista pode aconselhar testes de anticorpos mais específicos;
- Entre outros.
Exames de imagem
Se o médico especialista suspeitar que o lúpus está a afetar os pulmões ou o coração, pode sugerir um exame de imagem, como uma radiografia, tomografia computorizada (TC ou TAC), ecografia, entre outros.
Biópsia
Em alguns casos, é necessário testar uma pequena amostra de tecido renal ou de uma lesão cutânea para determinar se a sintomatologia corresponde a lúpus.
O lúpus tem cura?
Não existe uma cura definitiva para o lúpus. O prognóstico da doença é extremamente variável, dependendo do tipo e da gravidade do caso.
O tratamento do lúpus visa apenas controlar a sintomatologia e limitar a quantidade de danos que a doença produz no organismo, podendo, por vezes, diminuir a regularidade da recorrência de alguns surtos.
Assim, a doença pode ser controlada para retardar a sua progressão e minimizar o impacto na vida do doente, mas não tem cura definitiva.
Tratamento do lúpus
O tratamento para o lúpus depende da sintomatologia do doente e do tipo da doença presente.
Geralmente, o médico especialista prescreve alguma medicação para melhorar o desconforto provocado pela doença, a saber:
- Medicamentos anti-inflamatórios não esteroides: Ajudam a aliviar a dor, edema (inchaço) e febre associada ao lúpus;
- Fármacos antimaláricos: Medicamentos comumente usados para tratar a malária, como a hidroxicloroquina, afetam o sistema imunitário e podem ajudar a diminuir o risco de erupções cutâneas de lúpus;
- Corticosteróides como a prednisona: Ajudam a combater a inflamação do lúpus;
- Imunossupressores: Suprimir a ação do sistema imunitário pode ser útil em casos graves de lúpus.
- Entre outros.
Veja mais informações sobre tratamentos específicos em cada um dos tipos de lúpus anteriores.

 Lúpus renal (nos rins) ou Nefrite Lúpica
Lúpus renal (nos rins) ou Nefrite Lúpica Lúpus cutâneo - o que é, causas, sintomas, tratamento
Lúpus cutâneo - o que é, causas, sintomas, tratamento Hemograma - o que é, valores referência, indicações
Hemograma - o que é, valores referência, indicações Sangue na urina – causas, como tratar
Sangue na urina – causas, como tratar Insuficiência renal - causas, sintomas, tratamento
Insuficiência renal - causas, sintomas, tratamento Hipertensão - Pressão Arterial alta ou elevada
Hipertensão - Pressão Arterial alta ou elevada Gestão do stress - Estratégias para gerir ou combater o stress
Gestão do stress - Estratégias para gerir ou combater o stress Olho seco - o que é, causas, sintomas, como tratar
Olho seco - o que é, causas, sintomas, como tratar Gravidez semana a semana - Tudo sobre a gestação
Gravidez semana a semana - Tudo sobre a gestação