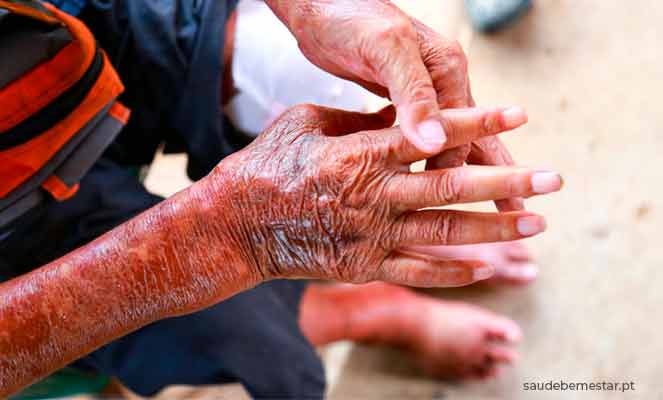
A esclerodermia ou esclerose sistémica consiste numa doença rara, crónica e autoimune que envolve o endurecimento da pele e dos tecidos conjuntivos como os vasos sanguíneos, órgãos internos, entre outros, dependendo do tipo de envolvimento (Veja mais informação em “Tipos de esclerodermia”).
Sendo considerada uma doença autoimune, a esclerodermia ocorre quando o sistema imunitário ataca os próprios tecidos saudáveis do corpo. No caso da patologia em questão, existe um aumento na produção da proteína colagénio (proteína importante da pele) pelo organismo. Este colagénio extra é depositado na pele e órgãos, fazendo com que a mesma fique espessa, originando eventualmente cicatrizes (tecido fibroso) irreversíveis.
A esclerodermia afeta principalmente as mulheres e ocorre mais frequentemente entre os 30 e os 50 anos de idade. Embora não haja cura para a esclerodermia, já existe uma grande variedade de tratamentos, capazes de retardar a sua progressão, aliviar a sintomatologia e melhorar a qualidade de vida do paciente.
Tipos de esclerodermia
A esclerodermia é classificada principalmente em dois tipos principais, a saber:
Esclerodermia localizada
A esclerodermia localizada afeta principalmente a pele e pode ocorrer em vários locais da mesma. A patologia aparece, muitas vezes, sob a forma de manchas e estrias na pele, que podem desaparecer com o tempo ou simplesmente parar de progredir. Esta esclerodermia pode ser subdividida em dois tipos, a saber:
- Morfea - Este tipo da doença envolve o surgimento de manchas duras e ovais na pele. Estas manchas podem começar por ser vermelhas ou roxas e, em seguida, formar um centro esbranquiçado. Em situações raras, a morfea pode afetar os vasos sanguíneos ou órgãos internos, sendo chamada de morfea generalizada.
- Esclerodermia linear - O tipo linear da doença é também chamado de “golpe de sabre” e provoca linhas ou estrias de pele espessa e dura, geralmente nos braços, pernas ou rosto.
Esclerodermia Sistémica
A esclerodermia sistémica, também chamada de esclerodermia generalizada, pode envolver várias partes ou sistemas do organismo e pode também ser dividida em dois subtipos, a saber:
Esclerodermia sistémica cutânea difusa
A esclerodermia difusa surge de forma repentina e pode afetar várias áreas do corpo como as coxas, braços, mãos e pés, e de forma interna pode afetar órgãos como o coração, pulmões, rins e trato gastrointestinal.
A esclerodermia sistémica difusa pode, por vezes, tornar-se muito grave, colocando o doente em risco de vida.
Esclerodermia sistémica cutânea limitada
Ao contrário do tipo anterior, a esclerodermia limitada desenvolve-se de forma lenta ao longo do tempo. Este tipo de esclerodermia também pode afetar o organismo de forma externa, como na face, mãos ou pés, ou pode surgir internamente nos pulmões, intestinos ou esófago.
A esclerodermia limitada é também conhecida como síndrome CREST, devido à sintomatologia específica deste tipo de doença, a saber:
- Calcinose (C): depósitos de cristais de cálcio na pele;
- Fenómeno de Raynaud (R): alterações na cor dos dedos quando expostos ao frio. A pele pode ficar vermelha, branca ou azul;
- Disfunção no esófago (E): ocorre quando o esófago não funciona corretamente;
- Esclerodactilia (S - Sclerodactyly): pele dos dedos das mãos dura e espessa;
- Telangiectasia (T): ocorre quando pequenos vasos sanguíneos crescem perto da superfície da pele provocando lesões avermelhadas na mesma.
Causas da esclerodermia
A esclerodermia ocorre devido a um excesso na produção e acumulação de colagénio nos tecidos do organismo. O colagénio é um tipo fibroso de proteína que compõe os tecidos conjuntivos do corpo, incluindo a pele.
Admite-se que a esclerodermia se trate de uma doença autoimune, ou seja, é o nosso sistema imunitário (sistema de defesa) que “ataca” erroneamente as células saudáveis.
A causa exata que provoca este excesso de produção de colagénio ainda é desconhecida, no entanto, existem alguns fatores de risco, que podem estar na origem da doença, a saber:
- Sexo feminino: qualquer pessoa pode ter esclerodermia, contudo, a doença ocorre mais frequentemente em mulheres do que em homens;
- Genética (hereditariedade): as pessoas que têm certas variações genéticas parecem ser mais propícias a desenvolver esclerodermia. Este fator pode explicar a razão pela qual um pequeno número de casos de esclerodermia ocorrer em famílias ou, de certos tipos da doença serem mais comuns em certos grupos étnicos;
- Gatilhos ambientais: em algumas pessoas, a sintomatologia da esclerodermia pode ser desencadeada pela exposição a certos vírus, medicamentos, drogas, determinadas substâncias nocivas ou produtos químicos;
- Entre outros.
Sinais e sintomas na esclerodermia
Os sinais e sintomas da esclerodermia podem variar consoante o tipo da doença presente e a área do corpo afetada. De forma geral, os sinais e sintomas da esclerodermia podem incluir:
- Pele endurecida que parece brilhante e suave (mais comum nas mãos e cara);
- Fenómeno de Raynaud (alterações tricolor da pele);
- Úlceras ou feridas na ponta dos dedos;
- Pequenas manchas vermelhas no rosto e peito;
- Manchas firmes e ovais na pele;
- Dificuldade em engolir (disfagia);
- Edema (inchaço) e dor nas articulações;
- Fraqueza muscular;
- Olhos ou boca seca;
- Dispneia (falta de ar);
- Dor na barriga;
- Azia;
- Diarreia;
- Perda de peso inexplicável;
- Queda de cabelo;
- Entre outros.
Complicações da esclerodermia
Quando grave, a esclerodermia pode provocar várias complicações, que variam consoante a parte do organismo afetada, a saber:
- Pulmões: Cicatrizes no tecido pulmonar podem resultar numa disfunção pulmonar, o que pode afetar a capacidade de respirar. Esta disfunção pode também provocar o desenvolvimento de hipertensão arterial nas artérias para os pulmões;
- Rins: Quando a esclerodermia afeta os rins, o doente pode desenvolver hipertensão arterial e um aumento do nível de proteína na urina (proteinúria). A esclerodermia nos rins pode também levar à insuficiência renal, quando muito grave;
- Coração: Tecido fibroso no coração aumenta o risco de arritmias (batimentos cardíacos anormais) e insuficiência cardíaca;
- Função sexual: os homens têm um risco aumentado de disfunção erétil. A esclerodermia também pode afetar a função sexual das mulheres, diminuindo a lubrificação sexual e restringindo a abertura vaginal;
- Entre outras.
Diagnóstico da esclerodermia
O diagnóstico da esclerodermia é realizado, primeiramente, através da história clínica do doente e um exame físico completo. O médico especialista pode também optar pode recorrer a outros meios complementares de diagnóstico e terapêutica (MCDT), a saber:
- Análises ao sangue: Níveis elevados de fatores imunológicos, conhecidos como anticorpos antinucleares, são encontrados em 95% dos pacientes com esclerodermia. Pode ainda avaliar-se a função renal;
- Exames à função pulmonar: Estes exames são realizados para avaliar os pulmões, na suspeita de desenvolvimento de tecido fibroso nos mesmos. Provas de função respiratória com avaliação da diluição de CO, uma radiografia ao tórax ou TC ou TAC do tórax podem ser usados para verificar se existem danos pulmonares;
- Eletrocardiograma: A esclerodermia pode causar cicatrizes no tecido cardíaco, o que pode levar a insuficiência cardíaca e atividade elétrica defeituosa no coração;
- Exames gastrointestinais: A esclerodermia pode afetar os músculos do esófago, bem como as paredes do intestino. Exames como uma endoscopia digestiva (a inserção de um pequeno tubo com uma câmara na extremidade) podem ser realizados para avaliar o estado do esófago e dos intestinos;
- Biópsia de pele: remoção de uma pequena amostra da pele afetada para ser examinada em laboratório;
- Capilaroscopia: consiste na avaliação do leito ungueal analisando os vasos aí presentes e identificando características sugestivas da doença;
- Entre outros.
A esclerodermia tem cura?
Embora ainda não haja cura para a esclerodermia, existem vários tratamentos disponíveis, que ajudam a melhorar a sintomatologia provocada pela doença. Em casos leves, o prognóstico é mais favorável, no entanto, quando grave, a doença pode provocar consequências muito nefastas e em alguns casos morte.
A gravidade pode depender das zonas do corpo afetadas, no entanto, qualquer caso de esclerodermia pode tornar-se mais grave se não for devidamente tratado. Por isso, é extremamente importante realizar o diagnóstico atempado, de modo a controlar a progressão da doença e diminuir o risco de danos irreversíveis.
A doença pode afetar de forma diferente cada paciente, por isso, é essencial procurar o aconselhamento médico adequado, de modo a realizar um plano de tratamento eficaz para cada caso.
Tratamento da esclerodermia
Em certas situações raras, os problemas de pele associados à esclerodermia desaparecem naturalmente. No entanto, quando a doença afeta tecidos internos, geralmente, tem tendência a piorar com o passar do tempo.
Como referido anteriormente, não existe cura para a esclerodermia, contudo, já existem vários tratamentos disponíveis, capazes de retardar a progressão da doença e aliviar os sinais e sintomas provocados pela mesma, tais como:
Tratamento Medicamentoso
Não há nenhuma medicação que cure a esclerodermia ou impeça a superprodução de colagénio pelo organismo. No entanto, existe uma variedade de medicamentos (remédios) que podem ajudar a controlar os sintomas de esclerodermia e prevenir complicações, a saber:
- Medicamentos anti-inflamatórios não esteroides (Aines) como ibuprofeno ou aspirina que podem ajudar com o edema (inchaço) e dor;
- Fármacos imunossupressores que retardam a resposta do sistema imunitário;
- Medicação para controlo da tensão arterial quando necessária;
- Medicamentos para dilatar os vasos sanguíneos nos pulmões ou para evitar que o tecido cicatrize;
- Entre outros.
Fisioterapia
A fisioterapia pode ser extremamente benéfica em casos de esclerodermia, pois pode ajudar o paciente a controlar melhor os movimentos, especialmente nas mãos e pés quando afetados, entre outros objetivos, nomeadamente:
- Melhorar a dor;
- Controlar a força e mobilidade;
- Ajudar a manter a independência nas tarefas diárias com o exercício contínuo;
- Entre outros.
Procedimentos cirúrgicos
Em último recurso, uma cirurgia (operação) pode ser recomendada para certas complicações da esclerodermia, nomeadamente em caso de:
- Amputação: se o fenómeno de Raynaud causar hemorragias severas ao ponto do tecido das pontas dos dedos ficar completamente danificado, a amputação pode ser necessária;
- Transplantes de pulmão: doentes que desenvolvem problemas pulmonares graves, devido à esclerodermia, podem ser candidatos a transplantes de pulmão;
- Entre outros.

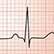 Eletrocardiograma (ECG) - Exame do coração
Eletrocardiograma (ECG) - Exame do coração Radiografia de Tórax ou Raio X (RX) do Tórax
Radiografia de Tórax ou Raio X (RX) do Tórax Tomografia Computorizada (TC) de Tórax (Torácico)
Tomografia Computorizada (TC) de Tórax (Torácico) Queda de cabelo - causas, como tratar e prevenir
Queda de cabelo - causas, como tratar e prevenir Disfunção Erétil ou Impotência Sexual Masculina
Disfunção Erétil ou Impotência Sexual Masculina