A trombocitopenia é uma alteração laboratorial caracterizada por um número de plaquetas no sangue inferior ao normal.
As plaquetas são pequenos fragmentos celulares produzidos na medula óssea com a função de coagular o sangue em circunstâncias de trauma. Elas permitem formar um coágulo para parar qualquer sangramento que possa ocorrer numa veia ou artéria.
A trombocitopenia ocorre habitualmente em indivíduos saudáveis, com redução das contagens plaquetares em períodos transitórios, ou com reduções ligeiras mais prolongadas, sem significado patológico. Contudo pode ocorrer como resultado de um distúrbio na medula óssea, um problema do sistema imunitário, ou patologia associada ao fígado e baço, entre outros (veja mais informação em “Causas da trombocitopenia”), e pode afetar qualquer faixa etária, incluindo crianças.
Alguns casos de trombocitopenia podem ser assintomáticos (não apresentar qualquer sintoma) ou provocar alguns sinais ou sintomas. No entanto, em algumas circunstâncias, o número de plaquetas pode diminuir perigosamente e provocar sangramentos, como discutiremos, mais tarde, neste artigo.
Sinais e sintomas da trombocitopenia
A maioria dos casos de trombocitopenia são assintomáticos (não apresentam qualquer sintomatologia), no entanto, com a progressão da redução, alguns sinais e sintomas podem desenvolver-se, a saber:
- Sangramentos inexplicáveis, geralmente nas gengivas ou no nariz;
- Menstruações longas ou com fluxos mais intensos em mulheres em idade fértil;
- Pequenas manchas vermelhas na pele (petéquias);
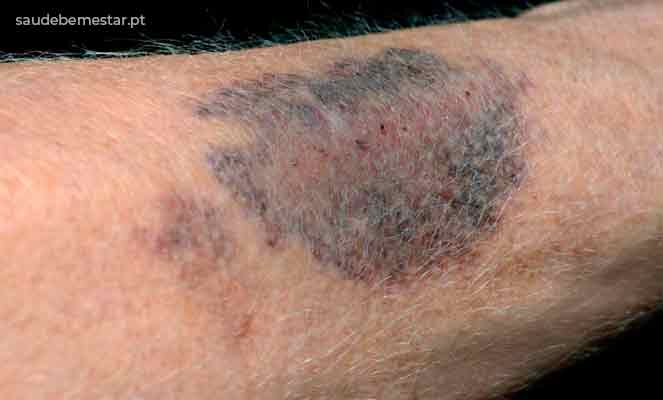
- Hematomas na pele;
- Dificuldade em controlar hemorragias;
- Presença de sangue nas fezes (rectorragias) ou sangue na urina (hematúria);
- Fadiga inexplicável;
- Entre outros.
Causas da trombocitopenia
Cada plaqueta circula entre 6 a 8 dias e, geralmente, o organismo renova o seu fornecimento continuamente, produzindo novos elementos a partir da medula óssea. Esta produção pode ser reduzida, provocando assim, a trombocitopenia, contudo, não é a única causa do desenvolvimento desta doença.
Existem vários fatores que podem provocar esta diminuição de plaquetas no sangue, a saber:
Plaquetas “sequestradas”
O baço é um pequeno órgão do tamanho de um punho situado logo abaixo da caixa torácica, no lado esquerdo do abdómen. Normalmente, o baço combate infeções e filtra material indesejado presente na corrente sanguínea. Um baço inflamado, que pode ser causado por uma série de distúrbios, pode “prender” ou “sequestrar” muitas plaquetas, o que diminui o número destas células no fluxo sanguíneo.
Diminuição da produção de plaquetas
Como referido anteriormente, as plaquetas são produzidas na medula óssea. Existe uma grande variedade de problemas que podem causar esta diminuição, a saber:
- Leucemia e outros cancros;
- Alguns tipos de anemia nomeadamente anemia megaloblástica;
- Infeções víricas, como hepatite C ou VIH;
- Tratamentos como a quimioterapia e radioterapia;
- Consumo excessivo de álcool;
- Entre outros.
Saiba, aqui, tudo sobre anemia.
Aumento da degradação das plaquetas
Existem algumas situações em que o organismo utiliza ou destrói as plaquetas mais rapidamente do que elas são produzidas, levando a uma escassez das mesmas na corrente sanguínea, a saber:
- Gravidez: a trombocitopenia causada pela gravidez (gestacional) é normalmente leve e melhora logo após o parto. Pode ocorrer por aumento da destruição ou por diluição das mesmas num maior volume sanguíneo (estado fisiológico na gravidez);
- Trombocitopenia imune: Doenças autoimunes, como lúpus e artrite reumatoide, causam este tipo de trombocitopenia. Isto acontece quando o nosso sistema imunitário “ataca” e destrói as próprias plaquetas. Este tipo da doença, também é chamado de trombocitopenia imune primária (PTI) ou púrpura trombocitopénica idiopática, pode ocorrer em indivíduos sem qualquer patologia prévia conhecida;
- Bactérias no sangue: infeções bacterianas graves envolvendo o sangue (bacteremia) podem destruir plaquetas;
- Medicamentos: Certos medicamentos, como a heparina ou quinina, podem reduzir o número de plaquetas no sangue. Às vezes, um composto químico confunde o sistema imunitário e faz com que este destrua as plaquetas.
Diagnóstico da trombocitopenia
O diagnóstico da trombocitopenia é realizado, primeiramente, pelo Hemograma. Este determina o número de células sanguíneas, incluindo plaquetas, numa amostra do sangue do paciente. A complementar este estudo, o clínico realiza uma história clínica ao doente acompanhado de exame físico, de modo a verificar se apresenta qualquer hematoma incomum ou evidência de petéquias, que é um sinal de sangramento capilar, que muitas vezes acompanha uma baixa quantidade de plaquetas.
Como meios complementares de diagnóstico de terapêutica (MCDT) o médico especialista em hematologia pode recorrer aos seguintes métodos:
- Estudo de alterações hepáticas;
- Ecografia abdominal;
- Estudo de infeções por vírus;
- Estudo de doenças auto-imunes (ver Causas de trombocitopenia);
- Aspiração da medula óssea e biópsia.
Se o médico especialista suspeitar que há um problema na medula óssea, pode pedir uma aspiração. Durante uma aspiração, o especialista utiliza uma agulha para remover uma pequena quantidade de medula óssea.
Uma biópsia da medula óssea também pode ser realizada. O procedimento consiste na extração de uma amostra da medula óssea, para ser posteriormente analisada em laboratório de anatomia patológica.
Note que os sinais e sintomas presentes na trombocitopenia podem ser semelhantes a um vasto conjunto de patologias. Por isto, o médico pode recorrer a diversos métodos diagnósticos para excluir outras doenças.
Complicações da trombocitopenia
Um nível muito baixo de plaquetas no sangue pode provocar complicações graves como hemorragias (sangramentos) internos. Embora rara, a trombocitopenia grave pode causar algum tipo de hemorragia no cérebro, que pode ser fatal e levar à morte do doente.
A trombocitopenia tem cura?
A maioria dos casos desta doença é leve e não carece de qualquer tratamento. Em caso de necessidade, com tratamento atempado e adequado, a trombocitopenia possui um prognóstico muito favorável.
No entanto, uma baixa quantidade de plaquetas no sangue, aumenta o risco de hemorragias graves, que como dito anteriormente, podem ser fatais. Dessa forma, apesar de muito raro, é extremamente importante efetuar o diagnóstico em fases iniciais da trombocitopenia, de modo a evitar o desenvolvimento de possíveis consequências nefastas para a saúde.
Tratamento da trombocitopenia
O tratamento para uma baixa contagem de plaquetas depende da causa e gravidade da situação, isto é, casos leves da doença não requerem nenhum tipo de tratamento.
Existem muitas opções terapêuticas para a trombocitopenia que visam regular a quantidade de plaquetas no sangue, tais como:
Corticosteroides
Dexametasona ou prednisolona são os compostos mais frequentemente prescritos para aumentar a quantidade de plaquetas. É utilizado em situações de redução marcada das contagens de plaquetas em que se assume mecanismo de destruição pelo sistema imunitário.
IgIV (imunoglobulina intravenosa)
Este tratamento consiste na toma de imunoglobulina por via intravenosa (IV), sendo utilizada em casos mais graves, com hemorragias ativas, ou em que, perante distúrbio imunitário, os corticosteróides não funcionam.
Cirurgia
Alguns casos graves de trombocitopenia podem beneficiar de uma operação de remoção do baço.
Agonistas do recetor de trombopoetina
Estes compostos também são chamados de fatores de crescimento plaquetário. Se o doente possui níveis de plaquetas severamente baixos, mesmo após o tratamento com as opções anteriormente referidas, estes medicamentos podem ser prescritos.
Prevenção da trombocitopenia
A trombocitopenia pode ser provocada por diversas causas, conforme discutimos anteriormente. Muitas delas, não podem ser prevenidas. Contudo, alguns comportamentos podem propiciar ou agravar o problema, devendo ser evitados.
Assim, existem alguns comportamentos a adotar no quotidiano, de modo a prevenir a diminuição da quantidade de plaquetas no sangue ou apenas abrandar esta redução, a saber:
- Evitar o consumo de bebidas alcoólicas;
- Evitar o contacto com produtos químicos tóxicos;
- Evitar comportamentos de risco associados a infeção por VIH ou hepatites víricas;
- Ter cuidado com medicação ou compostos sem receita médica, pois alguns destes químicos podem impedir a produção ou funcionamento das plaquetas;
- Entre outros.

 Ecografia abdominal - o que é, indicações do exame
Ecografia abdominal - o que é, indicações do exame Sangue na urina – causas, como tratar
Sangue na urina – causas, como tratar Menstruação - Tudo sobre o Ciclo Menstrual
Menstruação - Tudo sobre o Ciclo Menstrual Gravidez semana a semana - Tudo sobre a gestação
Gravidez semana a semana - Tudo sobre a gestação Vida saudável - hábitos, benefícios, estilos de vida
Vida saudável - hábitos, benefícios, estilos de vida