A dermite de contato é uma reação inflamatória produzida por agentes externos que entram em contato com a pele, geralmente por contato direto, embora também possa ser desencadeada por contato indireto. Geralmente é classificada como dermatite alérgica de contato e dermatite irritante, embora ambos os mecanismos possam às vezes coexistir.
Foram encontradas referências a esta doença em antigos papiros egípcios, bem como em textos do império chinês. Posteriormente, foram descritos casos na história em relação ao uso de remédios naturais à base de plantas medicinais. A dermatite de contato ocupacional, associada a diferentes substâncias e instrumentos utilizados para o seu tratamento, é um subtipo importante desta patologia - no século XVI, Paracelso descreveu uma dermatite em metalúrgicos.
O aumento da permeabilidade da pele é o fator predisponente mais importante para o desenvolvimento desta patologia; é devido à alteração da camada córnea e funciona como uma barreira para impedir a penetração de substâncias externas. A barreira cutânea é afetada por: irritantes (desinfetantes, produtos ácidos, produtos alcalinos), excesso de humidade (lavagens muito frequentes), sudorese excessiva, feridas que alteram a barreira cutânea e outras dermatites, que facilitam a entrada de substâncias sensibilizantes capazes de produzir alergia.
De acordo com diferentes estudos, a dermatite de contato alérgica aparece em 16-28% dos adultos e 13-23% das crianças na população em geral. Nos trabalhadores, estima-se que seja mais frequente, com incidência estimada entre 11-86 casos por 100.000 trabalhadores por ano.
Ao contrário de outras doenças alérgicas, a dermatite de contato alérgica afeta mais os adultos. A ocorrência da dermatite alérgica de contato é menor na infância, pois a pele é menos reativa e sua exposição a agentes externos é menor. A partir dos 10 anos, aumenta-se o número de casos devido ao uso de roupas, calçados, cosméticos, perfumes e tatuagens temporárias. Nos idosos, essa patologia diminui, possivelmente devido à diminuição da resposta imune e menor atividade ocupacional.
A dermatite de contato afeta mais as mulheres quando está associada a uma maior exposição mais típica no sexo feminino a substâncias ou objetos de uso externo (bijuterias, cosméticos e perfumes), bem como a substâncias utilizadas por motivos culturais e profissionais (cabeleireiro, enfermeira, pessoal de limpeza). Nos casos de origem ocupacional, é maior a frequência de homens afetados, sendo algumas profissões de maior risco, como construção (por contato com cimento) ou indústria metalúrgica.
Sinais e sintomas na dermatite de contato
A forma mais comum de desenvolvimento da dermatite de contato é a exposição direta da pele à substância alergénica, que produz uma reação inflamatória na área afetada e, ocasionalmente, pode ultrapassar aquela área inicial quando a lesão se espalha. Da mesma forma, e simultânea e ocasionalmente, as lesões aparecem em áreas onde previamente havia ocorrido uma reação contra a mesma substância, como um “lembrete” (memória) de que a pele guarda. Normalmente, as lesões não aparecem imediatamente após o contato, mas demoram várias horas e muitas vezes vários dias até que os primeiros sintomas são notados.
Geralmente as lesões caracterizam-se pelo aparecimento de eritema e vesículas. A pele parece ferver, significado etimológico da palavra eczema, que vem do grego e cujo significado é "ferver". Mais tarde, as vesículas (parecem muito pequeninas bolhas) podem romper-se e permitir o fluxo de um conteúdo pegajoso que se torna crocante ao secar. Essa evolução geralmente dura vários dias e é conhecida como a forma aguda do eczema.
Na forma subaguda, as lesões têm maior duração temporal. A pele fica vermelha e brilhante (tipo envernizada), e começa a tendência para descamação, com perda das diferentes camadas da pele.
Na forma crónica, as áreas afetadas aumentam a descamação (manchas de pele seca), com liquenificação (pele engrossada e seca), fissuras (fissuras) da pele, escoriações e alterações na pigmentação da pele (áreas da pele mais claras ou mais escuras que o normal).
Normalmente é acompanhada de prurido (comichão) que pode ser mais ou menos intensa, embora às vezes surjam sensações de calor e ardência, principalmente na fase aguda.
Este tipo de dermatite afeta principalmente as mãos, uma ou ambas. É mais frequente que afete a mão dominante (aquela que costumamos usar para apanhar coisas e escrever), embora em algumas ocasiões afete a outra mão, como nas dermatites relacionadas com a ação de picar alho, em que afetam os primeiros três dedos (que seguram o alho) da mão que não é usada regularmente (uma vez que a mão predominante fica com a faca).
A mão pode ser afetada de forma generalizada nas situações mais graves, ou em áreas específicas como costas, palma, punho, dedos ou nas áreas interdigitais. Outras áreas do corpo que geralmente são afetadas são o rosto (dermatite associada a cosméticos, armações de óculos), o pescoço (perfumes), o couro cabeludo (tinturas de cabelo), o umbigo (fivelas de cinto e botões de metal para calças) ou pés (calçados). Na face, a localização mais frequente é ao redor dos olhos.
Às vezes, o eczema não está diretamente relacionado com o contato direto com a substância que o causa. Pode ser porque com as mãos, sem perceber, tocamos acidentalmente outras áreas do corpo (rosto, pescoço, virilha, região íntima) e é justamente nessas áreas que ocorre a reação.
Como já referido, a dermatite de contacto é típica da idade adulta e raríssima na criança ou no bebé. As situações que ocorrem por vezes com a fralda são habitualmente por mecanismo irritativo.
Causas da dermatite de contato
Eczemas de causa alérgica
Os mais frequentes são a dermatite atópica e a dermatite de contato. São inúmeras as substâncias que podem causar dermatites de contato. Cerca de 5.000 substâncias diferentes foram estudadas. Os mais relevantes, hoje, estão relacionados com metais, perfumes, componentes de certos cosméticos, conservantes, metacrilatos, tinturas, corantes, componentes de borracha, colas e medicamentos. Não é uma situação clínica de contágio nem se associa a doença auto imune. Habitualmente também não se identifica transmissão genética.
Situações menos comuns incluem: 1) a dermatite aerotransportada que é causada por partículas voláteis, como tintas, serragem de cortes de madeira e sprays, que ficam no meio ambiente e se depositam nas partes expostas da pele, como rosto, mãos e antebraços; 2) a fotodermatite é outra variante em que, além do contato da substância alérgica com a pele, é necessário desencadear uma exposição solar que a estimule - está frequentemente associada ao facto de se tocar em algumas plantas, cremes com filtros solares e alguns medicamentos, principalmente anti-inflamatórios.
Às vezes, um paciente alérgico pode desenvolver dermatite por uma substância com a qual nunca teve contato antes; isso pode ser explicado porque essa substância contém uma estrutura química semelhante à substância à qual o paciente já era alérgico; é o que chamamos de reatividade cruzada.
Eczemas não alérgicos
Eczemas não alérgicos incluem dermatite de contato irritativa, eczema numular, dermatite seborreica e eczema microbiano, que às vezes levanta dúvidas de diagnóstico com dermatite alérgica.
Principais agentes causadores na dermatite de contato alérgica
As substâncias que mais frequentemente causam a dermatite alérgica de contato são: metais, perfumes, conservantes, tintas capilares, corantes, medicamentos tópicos, metacrilatos, colas e plantas.
O níquel é, de longe, a substância que mais causa essas alergias de contato, tanto em crianças como em adultos, e afeta principalmente o sexo feminino devido ao uso precoce de brincos, pulseiras , anéis e outras bijuterias, embora nos últimos anos esse número tenha aumentado em homens devido à utilização de piercings. Muitos objetos, tesouras, chaves, ferramentas, moedas, botões, fechos, etc., contêm níquel. A transpiração/suor e o contato próximo com a pele facilitam a absorção e o aparecimento de lesões. Existe uma lei na Europa em relação à utilização deste metal, que regula a sua concentração nos materiais a que podemos estar expostos por utilizações habituais, tais como consumidores ou profissionais em diferentes indústrias (Diretiva 94/27 / CE). Curiosamente, o níquel faz parte da composição das moedas de 1 e 2 euros, apesar de para que ocorra uma reação deva ocorrer um contato prolongado, ou favorecido por fricção e suor que podem libertar o metal.
Em algumas próteses ortopédicas existem ligas (misturas de metais) que podem conter níquel, além de outros metais (cromo, cobalto, titânio, etc.). As concentrações de níquel libertadas são mínimas, sendo que apenas pessoas muito sensíveis podem desenvolver uma reação.
No caso dos cosméticos, a causa mais comum da dermatite alérgica de contato são os componentes dos perfumes que lhes conferem o seu odor característico.
Conservantes são produtos químicos adicionados a cosméticos e outros produtos e têm como objetivo inibir o crescimento de microrganismos ou retardar a degradação química do produto. Podem ser usados separadamente ou em combinação com outros. Os conservantes mais importantes envolvidos no desenvolvimento da dermatite de contato são:
- Formaldeído: um dos primeiros conservantes usados. Posteriormente, foram elaboradas substâncias afins que o libertam e são utilizadas para a desinfeção de materiais.
- Parabenos: outros conservantes clássicos. Existem diferentes compostos que muitas vezes podem ser usados separadamente ou em combinação em cosméticos e outros produtos, incluindo alimentos. Mais recentemente, a sua utilização diminuiu e têm sido substituídos por outros conservantes mais novos.
- Isotiazolinonas: atualmente uma das principais causas de dermatite de contato, eram anteriormente conhecidas como Kathon CG. São conservantes e o seu uso foi regulamentado na Europa, conduzindo a uma diminuição dos casos de dermatites relacionadas ao seu uso. Anos depois, a metilisotiazolinona começou a ser usada separadamente, o que desencadeou um aumento muito significativo dos casos de alergia. Da mesma forma, têm sido usados como conservantes em tintas à base de água, o que tem causado não só problemas de pele, como também problemas respiratórios.
Outras substâncias que são importantes para o desenvolvimento de uma dermatite de contato:
- Parafenilenodiamina (PPD): é um produto químico sintético usado principalmente em tintas de cabelo escuro e roupas. No caso das tintas capilares, os sintomas costumam afetar principalmente a testa e as pálpebras e, às vezes, a nuca. Deve ter-se atenção com os corantes naturais, pois às vezes adicionam essa substância de forma fraudulenta, como acontece com a hena. As reações graves e persistentes após o seu uso em tatuagens temporárias contendo PPD (não autorizadas para uso direto na pele), aumentaram nos últimos anos, especialmente entre os jovens.
- Borracha natural: além do latex, contém outra série de produtos químicos que podem causar dermatites; são chamados aceleradores de borracha e conferem resistência e elasticidade. A sua utilização afeta trabalhadores da indústria da borracha e também utilizadores de produtos de borracha, especialmente aqueles que usam luvas (serviços de saúde, limpeza ...). A alergia é favorecida pela humidade da pele ou por dermatites prévias que facilitam a penetração dessas substâncias nas camadas internas da pele. Também podem surgir com o uso de luvas de vinil sintético ou nitrilo.
- Medicamentos: medicamentos aplicados na pele (tópicos) como cremes, pomadas, loções ou que possam entrar em contato acidentalmente com a pele, como colírios, podem causar eczema. Os mais comuns são neomicina (antibiótico), anestésicos locais, corticosteroides e anti-histamínicos usados para picadas de insetos.
- Plantas: são uma causa rara de dermatite, embora os dados sobre esta variem de acordo com os diferentes países europeus. Podem produzir reações devido ao seu manuseamento direto, quando usados na medicina natural ou no fabrico de cosméticos. Como causa das dermatites, destacam-se as lactonas sesquiterpénicas, substâncias presentes em algumas plantas chamadas de compostos (crisântemo, tasneira, camomila, dente-de-leão, dália, alface, escarola, chicória, endívia ...). Outra causa menos frequente hoje em dia é a primina que aparece na prímula (planta ornamental de interior) muito popular na Europa. O uso de prímulas geneticamente modificadas fez com que essas reações praticamente desaparecessem.
- Colas e resinas: diferentes componentes destes produtos, como resinas ou resina de butilfenol formaldeído (cola usada em calçados e couro) costumam causar eczema em trabalhadores que os manipulam.
Recentemente tem-se vindo a assistir ao surgimento de algumas substâncias alergénicas, como por exemplo:
- Metacrilatos e acrilatos: são produtos químicos muito usados. Tem havido um aumento nas reações delas em relação ao uso em esmalte para unhas artificiais tanto nas clientes quanto nas esteticistas que as manuseiam. Trabalhadores de próteses dentárias, médicos (por exemplo ortopedistas que usam próteses), a indústria naval ou espacial também pode ser afetada.
- Corantes: derivados em grande parte do PPD, são uma causa emergente de dermatite de contato. Podem afetar trabalhadores nas indústrias têxtil, de tintas, couro, alimentos e papel. Ocasionalmente, podem afetar pessoas que usam roupas tingidas com um desses corantes. Os pacientes afetados devem usar roupas leves e materiais naturais (algodão, linho) para evitar sintéticos. Não existe legislação que regule o uso de corantes, nem a sua presença está indicada no rótulo.
Nos últimos 2 anos, decorrente da situação de pandemia, têm sido reportados casos de dermatite induzida pelo uso de máscara.
O contato com detergente e mais recentemente com desinfetantes à base de solução alcoólica, tem sido causa de dermatite irritativa.
Existe risco de contágio na dermatite?
A dermatite de contato não é contagiosa. As pessoas que sofrem de dermatite de contato podem frequentar a piscina porque a doença não se transmite ou se “pega” de pessoa para pessoa; no entanto, é natural que o cloro piore a situação clínica.
Diagnóstico da dermatite de contato
É fundamental uma história clínica detalhada, tentando encontrar pistas sobre as causas em relação ao trabalho, hobbies, medicamentos usados ou outros possíveis desencadeantes, os locais de envolvimento e a evolução das lesões ao longo do tempo e em diferentes locais.
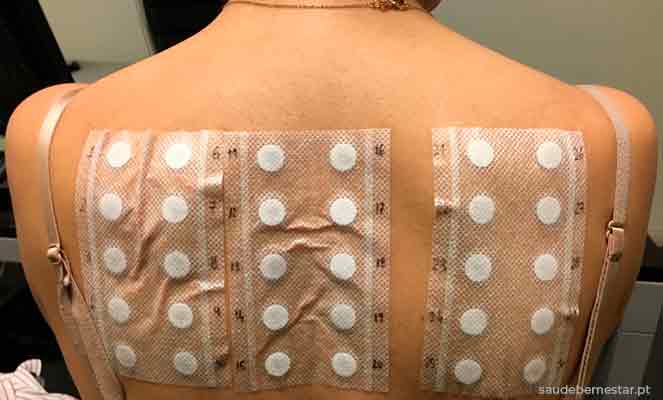
Os testes epicutâneos de contacto, também chamados testes patch, envolvem a aplicação de uma pequena quantidade da substância suspeita na pele das costas do doente durante 48-72 horas (existem exceções que obrigam maior tempo até à leitura) para verificar o desenvolvimento de uma reação eczematosa.
Em caso de suspeita de dermatite alérgica de contacto, o médico realiza exames com as substâncias que mais frequentemente causam alergias (bateria standard) e que variam consoante o país onde são realizados. Existem baterias mais específicas em relação ao trabalho do paciente (cabeleireiro, agricultura, calçado ...) ou medicamentos suspeitos (corticosteroides, anti-inflamatórios, anestésicos locais, etc.).
É difícil distinguir uma dermatite de contato irritativo de um tipo alérgico, uma vez que, em muitos casos, as substâncias que desencadeiam essas reações induzem ambos os mecanismos. Alguns dos dados clínicos que permitem orientar sobre a causa de um fenómeno irritativo são: que a reação se limita à área de contato, que aparece mais rapidamente, ou que é acompanhada de ardência, queimação e até dor, mais do que comichão. Em certas ocasiões, ocorrem reações cutâneas generalizadas relacionadas a alimentos que contêm a substância à qual o indivíduo é alérgico ou associada a medicamentos administrados por via oral ou injetável. Nestes casos, a pessoa tornou-se alérgica previamente ao contato com eles e a exposição sistémica produziu uma reação mais extensa em todo ou grande parte do corpo.
Complicações da dermatite de contato
A dermatite de contacto pode causar muita comichão e incómodo, afetando a qualidade de vida e o sono da pessoa.
Nos caos em que há relação com produtos do local de trabalho, a ocorrência desta doença pode provocar incapacidade e ser considerada doença ocupacional.
Dermatite de contato tem cura?
Não existe cura definitiva. A melhor solução passa por identificar as causas e evitar o seu contacto.
Tratamento da dermatite de contato
Os corticosteroides tópicos são utilizados no tratamento da inflamação, ajustando a sua potência anti-inflamatória de acordo com as regiões anatómicas afetadas e a gravidade dos sintomas. Serão administrados uma ou duas vezes ao dia, por um período de tempo não superior a 15 dias, sendo aplicada uma pequena quantidade até formar uma camada fina e dar uma pequena massagem que favoreça a sua penetração na pele. Nas fases agudas, são utilizadas formulações de creme, gel e espuma; nas fases subagudas a pomada e nos casos de liquenificação intensa (espessamento da pele deixando a superfície áspera e seca) os unguentos são úteis. São usadas loções no couro cabeludo. O uso prolongado de medicamentos (remédios) tópicos pode causar alterações na pele, como atrofia da pele.
A comichão (prurido) associada ao eczema às vezes pode ser muito intensa e irritante e para melhor controlar essa sensação podem ser usados anti-histamínicos, embora algumas pessoas não sintam eficácia.
Se não melhorar ou se a dermatite for muito grave, pode-se indicar o uso de corticosteroides orais e, se acompanhada de complicações como infeção, antibióticos tópicos. Nas formas crónicas graves, às vezes relacionadas com o trabalho, têm sido usados fototerapia, imunomoduladores e imunossupressores.
Medidas preventivas na dermatite de contato
Uma vez feito o estudo e encontrados alguns testes positivos, as substâncias envolvidas devem ser evitadas para controlar os sintomas. O nome destes será explicado verbalmente e por escrito na consulta médica, bem como os outros nomes com os quais podem aparecer nas etiquetas.
Também será importante ter cuidados com aquelas outras substâncias com as quais estão relacionados por reatividade cruzada e que podem causar novas reações.
Os componentes que aparecem nas etiquetas devem ser avaliados, pois podem variar ao longo do tempo, ou as informações fornecidas por escrito e por computador podem estar incorretas ou atualizadas. Por esse motivo, devem ser analisados os rótulos antes da compra dos produtos.


 Alergia alimentar - causas, sintomas, tratamento
Alergia alimentar - causas, sintomas, tratamento Alergia a ácaros - causas, sintomas, como tratar
Alergia a ácaros - causas, sintomas, como tratar Alergia - principais tipos de alergias, sintomas, tratamento
Alergia - principais tipos de alergias, sintomas, tratamento Alergia medicamentosa - Alergia a medicamentos (ou remédios)
Alergia medicamentosa - Alergia a medicamentos (ou remédios) Testes cutâneos nas alergias - Exames em alergologia
Testes cutâneos nas alergias - Exames em alergologia Vacina para alergias - doenças alérgicas
Vacina para alergias - doenças alérgicas Anafilaxia - o que é, causas, sintomas, tratamento
Anafilaxia - o que é, causas, sintomas, tratamento Dermatite atópica ou Eczema atópico - Doenças da pele
Dermatite atópica ou Eczema atópico - Doenças da pele