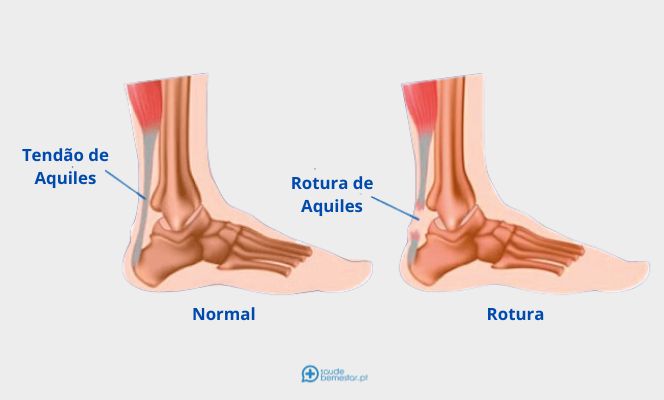
Uma rotura ou ruptura do tendão de Aquiles ocorre quando o tendão se “rompe ou rasga” levando a que exista separação ou descontinuidade nos tecidos que compõem o tendão.
Embora possam existir pequenas diferenças na forma como são empregues as palavras ”rotura”, “rutura” ou “ruptura” todas elas possuem o mesmo significado (“romper”, “rasgar”), neste caso o tendão de Aquiles que “rompe”, “rasga” ou “quebra”, pelo que as usaremos indistintamente.
Em termos de anatomia, o tendão de Aquiles, uma espécie de “fita” ou “cordão” fibroso que conecta o músculo ao osso, é o maior e mais forte tendão do corpo que conecta o calcâneo (osso do calcanhar) aos músculos gastrocnémio medial, gastrocnémio lateral e o solear (popularmente conhecidos como músculos gémeos ou músculos da “barriga da perna”). Quando o músculo contrai, ele “puxa” o tendão que, por sua vez, move o pé.
A rotura traduz, muitas vezes, a existência prévia de fenómenos de tendinose pelos microtraumatismos do desporto ou degeneração (envelhecimento) do tendão. Na maioria dos casos, a rotura ocorre na parte inferior do tendão (logo acima do calcanhar), mas pode ocorrer em qualquer local ao longo do tendão. Perante um tendão saudável a lesão pode surgir no osso ou no músculo.
Roturas totais e roturas parciais
Podemos, genericamente, classificar as roturas do tendão de Aquiles em:
- Rotura total - na rotura total do tendão de Aquiles os tecidos rompem de uma forma completa, ou seja, o tendão fica “separado” completamente.
- Rotura parcial - numa rotura parcial do tendão de Aquiles o tendão não rompe completamente, ocorre apenas uma rotura incompleta. As roturas parciais podem variar bastante de gravidade de acordo com a extensão da lesão.
Uma rotura total é mais frequente do que uma rotura parcial. Por norma, uma rotura total é uma lesão mais grave quando comparada com uma rotura parcial e com sintomatologia mais exacerbada. A rotura parcial também pode apresentar dor que pode ir de moderada a intensa e se não for reconhecida pode evoluir, rapidamente, para uma rotura total.
Veja mais informação em tratamentos para melhor perceber as diferentes abordagens terapêuticas de acordo com a extensão da lesão.
Causas da rotura do tendão de Aquiles
O tendão de Aquiles pode perder elasticidade e ficar “fraco e fino” com a idade e a falta de uso. Então, torna-se propenso a lesões ou roturas.
A rotura é mais frequente em pessoas com tendinite (inflamação do tendão) preexistente do tendão de Aquiles. As tendinites de repetição e as consequentes calcificações são um fator de risco para a rotura do tendão.
Saiba, aqui, o que é a tendinite do tendão de Aquiles.
Certas doenças (como artrite e diabetes) e medicamentos (como corticosteróides, p ex.) também podem aumentar o risco de rotura.
A ruptura ocorre com maior frequência no atleta masculino de meia idade. A lesão, geralmente, ocorre durante os deportos recreativos que exigem impactos com o solo, corrida, saltos, etc.. Na maioria das vezes, são futebol, atletismo, ténis, basquetebol, entre outros. A lesão pode acontecer nestas situações como resultado de um dorsiflexão traumática quando o músculo está fortemente contraído levando-o a romper.
As roturas podem, no entanto, também ocorrer em atividades do quotidiano. Por exemplo ao cair de uma altura significativa, ao entrar abruptamente num buraco, acidentes de viação, etc..
Sintomas da rotura do tendão de Aquiles
Os sinais e sintomas na rotura do tendão de Aquiles são:
- Uma dor súbita e severa pode ser sentida na “parte de trás” do tornozelo ou da “barriga da perna”, muitas vezes descrita como "ser atingido por uma pedra ou um tiro" ou "como alguém a pisar na parte de trás do tornozelo";
- O som semelhante a um estalido alto pode ser ouvido;
- Uma descontinuidade (“gap”) ou depressão (vazio) pode ser sentida e vista no tendão acima do calcâneo (osso do calcanhar);
- Impossibilidade de se colocar em “pontas de pés” do lado afetado;
- A dor inicial, edema (inchaço) e rigidez podem ser seguidas por contusões e fraqueza (não conseguir apoiar o pé no chão, caminhar).
Diagnóstico da rotura do tendão de Aquiles
O diagnóstico é feito pelo médico ortopedista (especialista em ortopedia) após recolher a história clínica, realizar o exame físico e alguns meios complementares de diagnóstico (MCDT).
Se procura um ortopedista em Portugal, seleccione o seu concelho.
Um teste simples é “esticar” os “músculos gémeos ou da barriga da perna” enquanto está deitado de barriga para baixo (teste de Thompson). Na impossibilidade de conseguir elevar o pé existe, muito provavelmente, uma rotura no tendão. Este teste isola a conexão entre os “músculos gémeos” e o tendão e elimina outros tendões que ainda podem permitir um movimento fraco.
O médico pode solicitar os seguintes exames para confirmar o diagnóstico e conhecer com maior detalhe a localização e grau de severidade da lesão:
- Radiografia simples (RX) - não sendo um exame muito útil, pode identificar uma avulsão de fragmento ósseo do calcâneo;
- Ecografia ou ultrassonografia - a ecografia (ou ultrassonografia) da perna e da coxa pode ajudar a avaliar a possibilidade de trombose venosa profunda e também pode ser usada para descartar um quisto (ou cisto) de Baker. A ecografia pode identificar a rotura do tendão de Aquiles ou sinais de inflamação (tendinite ou tendinose);
- Ressonância magnética (RM) - a ressonância magnética é extremamente sensível para o diagnóstico e permite determinar se ainda existe tendão em continuidade. Possibilita outros diagnósticos como tendinite, tendinose e bursite.
A dor na “parte de trás do calcanhar” nem sempre é devido à rotura do tendão de Aquiles. No diagnóstico diferencial são de considerar a tendinite (inflamação do Aquiles) e a bursite (inflamação das bursas), entre as patologias mais frequentes que provocam dor na região do Aquiles.
Saiba, aqui, tudo sobre tendinite do Aquiles.
Tratamento da rotura do tendão de Aquiles
O objetivo do tratamento é restaurar a função do tendão, para tal, é necessário que os tecidos que compõem o tendão cicatrizem “unidos” entre si. Desta forma, será possível ao doente voltar ao mesmo nível de atividades antes da lesão. Recuperar a função do tendão de Aquiles após uma lesão é crítico para possibilitar a caminhada.
O tratamento reflecte um equilíbrio entre proteção do tendão e o movimento inicial. A proteção é necessária para permitir tempo para a cicatrização e para evitar novas lesões. Mover o pé e o tornozelo é necessário para evitar rigidez e perda de força muscular.
Podemos dividir as opções de tratamento em cirúrgicas e não cirúrgicas. O tratamento conservador (não cirúrgico) consiste num conjunto de atitudes terapêuticas que visam a cicatrização do tendão e restauração da sua função sem o recurso a qualquer tipo de intervenções cirúrgicas.
A escolha entre o tratamento cirúrgico e não cirúrgico pode ser controversa em alguns casos. Tanto o tratamento cirúrgico como o não cirúrgico exigirão um período inicial de cerca de seis semanas de imobilização. Para a maioria dos doentes, ambas as opções de tratamento apresentam bons resultados funcionais.
Tratamento não cirúrgico
O tratamento não cirúrgico é frequentemente usado para não-atletas ou para pessoas com um baixo nível geral de atividade física que não irão beneficiar com a cirurgia. Nos idosos e pessoas com complicações clínicas também devemos considerar como primeira opção o tratamento conservador (não cirúrgico).
Inicialmente é realizado um gesso abaixo do joelho com o pé em equino (pé em acentuada flexão plantar, “para baixo”). Embora não seja rotineiro, é possível realizar uma RMN para verificar que os topos do tendão se encontram em contacto. O gesso é mudado, em intervalos de duas a quatro semanas, para esticar lentamente o tendão de volta ao seu comprimento normal. Normalmente este tratamento decorre ao longo de 8 a 12 semanas. Durante este período são ensinados exercícios de fortalecimento e flexibilidade globais.
As medidas seguintes são, habitualmente, instituídas quer coadjuvantes ao tratamento conservador, bem como complementarmente ao tratamento cirúrgico:
Medicação - os medicamentos (ou remédios) anti-inflamatórios não esteróides (AINEs), como por exemplo o ibuprofeno e o naproxeno, permitem aliviar a dor e reduzir o edema (inchaço). O paciente pode tomar os anti-inflamatórios em comprimidos ou, então, aplicar pomada na zona afetada. O tratamento medicamentoso deve ser sempre prescrito pelo médico e realizado de acordo com a receita médica. O doente não deve em caso algum automedicar-se.
Fisioterapia – o tratamento fisioterapêutico poderá ser bastante importante no tratamento da rotura do tendão de Aquiles, devendo ser instituído um programa de reabilitação individualizado, levando em consideração a rotura, as queixas e particularidades do doente.
Calçado de apoio e ortóteses – em algumas roturas a dor pode ser aliviada pelo uso de sapatos adequados, bem como alguns dispositivos ortopédicos. As palmilhas para o calcanhar podem ajudar a diminuir a tensão no tendão, permitindo elevar o calcanhar em relação ao sapato. O uso de um “pé elástico” ou de uma meia de silicone, também pode ser um bom complemento para diminuir a irritação na parte traseira do sapato. Em alguns casos, pode também ser aconselhável usar uma “bota walker” ou “bota de caminhada”, que permitem distribuir as forças exercidas e que o tendão relaxe, facilitando a deambulação (andar, caminhar). No entanto, estas ortóteses apenas devem ser utilizadas por um curto período de tempo, uma vez que, o uso prolongado pode enfraquecer os “músculos gémeos”.
Terapia de ondas de choque extracorporal - trata-se de um procedimento não invasivo, através de impulsos de ondas de choque de alta energia. Estes impulsos permitem estimular a cicatrização do tendão de Aquiles. No entanto, ainda são poucos os estudos que atestam a eficácia destes tipos de tratamentos. Dado o risco mínimo envolvido, esta solução pode ser tentada antes da cirurgia.
O seu médico pode aconselhar o seguinte tratamento caseiro ou natural como complemento ao plano terapêutico instituído:
Realizar repouso - deve realizar repouso nos períodos indicados pelo médico. Quando caminhar, se necessário, deve usar muletas para permitir marcha protegida com carga parcial;
Fazer a elevação do pé - eleve o pé reclinando-o e apoiando-o para que fique acima da cintura, de modo a permitir a drenagem postural. Pode, por exemplo, deitar-se e posteriormente colocar o pé sobre almofadas para ficar mais alto.
Alguns estudos mostram que os resultados do tratamento não cirúrgico são semelhantes à cirurgia em termos de força e função. Nos casos onde os tratamentos conservadores atrás descritos falharem, pode ser equacionado o tratamento cirúrgico, como veremos de seguida.
Cirurgia (tratamento cirúrgico)
A cirurgia (ou operação) na rotura do tendão de Aquiles é, frequentemente, indicada em pessoas saudáveis e ativas que desejam retomar atividades como caminhadas, corrida, ciclismo, etc. Mesmo aqueles que são menos ativos, podem ser candidatos para a reparação cirúrgica do tendão. A decisão de operar deve ser discutida com seu cirurgião ortopedista.
Não devemos realizar a cirurgia se existir uma infeção ativa ou pele com lesões em ou ao redor do local da rotura do tendão de Aquiles. Além disso, algumas doenças ou hábitos de vida, como por exemplo a diabetes, hábitos de tabagismo, estilo de vida sedentário, uso de esteróides e incapacidade de seguir as instruções após a operação, podem ser uma contra-indicação para a cirurgia.
A intervenção cirúrgica de uma rotura do tendão de Aquiles, geralmente, é realizada em ambulatório. Isso significa que o paciente é operado e vai para casa no mesmo dia.
Podemos identificar duas abordagens cirúrgicas distintas:
A primeira é realizar a intervenção por via percutânea, permitindo realizar uma cirurgia minimamente invasiva, através de pequenas incisões. Uma espécie de agulhas com suturas anexadas são passadas, permitindo suturar o tendão de Aquiles.
A segunda abordagem é por via aberta (método tradicional, onde o cirurgião faz uma incisão aberta para aceder ao tendão). Isso começa com uma incisão feita na parte de trás da perna, logo acima do calcâneo (osso do calcanhar). Depois de o cirurgião encontrar as duas extremidades do tendão rompido, estas extremidades são suturadas. A incisão é posteriormente fechada.
A técnica cirúrgica será determinada previamente pelo ortopedista, dependendo do tipo e localização da rotura, entre outros fatores. No pós-operatório, indiferente da técnica cirúrgica escolhida, o doente fica imobilizado com pé em equino.
Apesar de ser uma cirurgia segura, podem surgir algumas complicações, como riscos associados à anestesia, infeção, danos nos nervos e vasos sanguíneos e hemorragias ou coágulos sanguíneos, entre outras. Uma nova rotura também pode ocorrer (recidiva).
Recuperação após a cirurgia
Após a cirurgia, o paciente é colocado com uma tala ou uma “bota em gesso” desde o pé até ao joelho. Normalmente, o paciente não pode caminhar nem colocar peso na perna envolvida. Muletas, andarilho ou cadeira de rodas são usados para permitir que o paciente permaneça móvel nos primeiros tempos. Os pacientes são encorajados a manter a perna operada elevada acima do nível do coração para diminuir o edema (inchaço) e a dor.
Os doentes, geralmente, são vistos no consultório duas semanas após a cirurgia. A tala ou molde é removida e a incisão cirúrgica é avaliada. Os pontos, geralmente, são removidos neste momento, caso seja necessário. Após duas a seis semanas, dependendo do protocolo pós-operatório e da preferência do cirurgião, os pacientes podem ter permissão para começar a realizar alguma força. Para tal, pode ser usada uma “bota de caminhada”. O movimento do tornozelo é frequentemente permitido e encorajado.
Após seis semanas, geralmente, é permitido realizar força com o peso total do corpo. A fisioterapia deverá ser iniciada e destina-se a restaurar a amplitude de movimento do tornozelo. O fortalecimento dos “músculos gémeos” e do Aquiles é gradualmente permitido à medida que o tendão cicatriza. Geralmente, é possível retomar a atividade completa após seis meses. O tempo de recuperação após a cirurgia pode estender-se até um ano, até que o paciente possa alcançar uma reabilitação completa.
Mesmo nos casos onde é realizada a cirurgia, no plano de reabilitação são incluídas as atitudes terapêuticas atrás referidas. Veja mais informação em tratamento conservador.

 Tendinite do Aquiles (Inflamação do Tendão Aquiles)
Tendinite do Aquiles (Inflamação do Tendão Aquiles) Fascite plantar - o que é, causas, sintomas, tratamento
Fascite plantar - o que é, causas, sintomas, tratamento Joanete - o que é, causas, sintomas, tratamento
Joanete - o que é, causas, sintomas, tratamento Esporão do calcâneo - o que é, causas, sintomas, tratamento
Esporão do calcâneo - o que é, causas, sintomas, tratamento